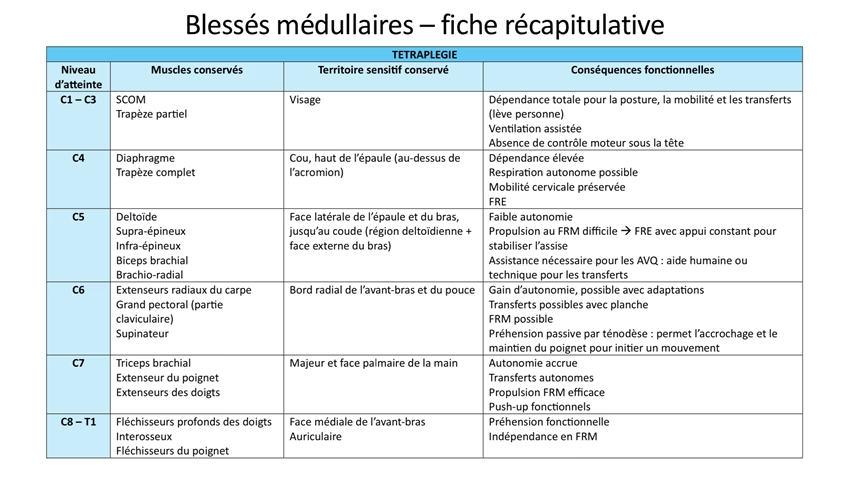
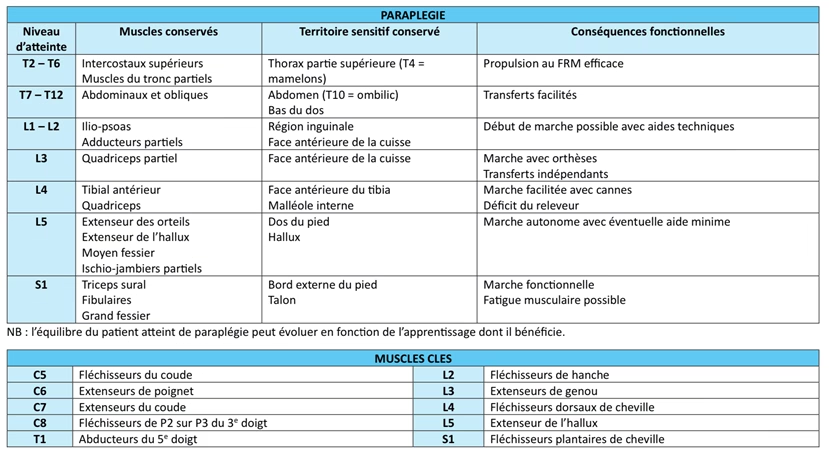
Introduction
Développement sensori-moteur
Outils de dépistage, de bilan et de rééducation; pour comprendre la construction sensori-motrice de l’enfant, pour émettre des hypothèses (Pourquoi l’enfant se construit de cette manière ?), pour proposer des objectifs réalisables, (comment aider l’enfant et son entourage ?) à court, moyen et long terme.
Interdépendance des champs du développement
En tant que rééducateur il faut poser un regard global sur l’enfant.
Importance du ressenti des expériences positives primaires (il faut éviter que l’enfant pleure longtemps sinon il ne voudra pas revenir => si c’est le moment de faire un calin, de changer la couche, de manger, le donner aux parents)
Exemple :
- Si un bebe a du mal à tourner la tête à droite, se placer de ce côté pour lui parler + asymétrie de succion du sein …
- Si un bébé pleure, l’apaiser dans les bras de ses parents
- Si un bébé a une hypoextensibilité, ne pas forcer l’étirement car contraction réflexe +++
Le chemin du développement
- Des facteurs influençant les capacités développementales du nourrisson:
- La maturation du cerveau (Céline Alvarez, Les lois naturelles de l’enfant, Vidéo sur la plasticité cérébrale)
- Les aptitudes personnelles de l’enfant (capacité de base)
- Les expériences motrices (accompagner l’entourage pour favoriser les expériences motrices positives)
- L’environnement, l’attitude des adultes (tapis ferme/mou, accroche T-Shirt, ses parents, ses frères et soeurs, les nounous mais aussi le matériel de puériculture qui est souvent plus délétère qu’autre chose)
L’apprentissage et l’intégration de la posture et du mouvement chez l’enfant « normal »
Quelques définitions
L’apprentissage et l’intégration de la position, de la posture et du mouvement
« normal » se font dès la petite enfance par des expériences sensori motrices lentes, répétées et donc contrôlées à travers la sensation de la position de départ L’enfant aura envie d’y revenir si l’expérience a été positive.
- Position univers référentiel avec de nombreux contacts
- Contact sert à toucher avec non figé
- Posture résulte d’une activité musculaire, dynamique
- L’appui support, soutien « Un appui se quitte, on pousse sur cet appui »
Les différentes étapes de la construction du mouvement
- Construction de postures dynamiques des 2 côtés
- Construction de l’axe dans les 3 plans de l’espace
- Recherche de l’ouverture du côté porteur
- Passage d’une asymétrie à …une autre asymétrie
Expérimentation du bébé
- Postures non contrôlées avec contacts et motricités réflexe
- Postures dynamiques stables avec transfert du CDG et modifications de points d’appui
- Mouvements « finalisés » avec combinaisons de schémas dans les 3 plans de l’espace
Les étapes fonctionnelles de mouvement
Les positions fondamentales
Les chemins pour combiner les 3 plans de l’espace
- Coucher : DD <-> DV (DL)
- DV <-> assis (réaction amphibienne)
- Assis <-> position quadrupédique
- Position quadrupédique <->à genoux
- A genou <-> genoux redresssés
- A genoux redressés <-> Chevalier servant
- Chevalier servant <-> Debout
Le chemin vers la marche
Des étapes qui constituent un édifice
- Les fondations : tout ce que l’enfant construit dans les 6 premiers mois (exploration de son propre corps)
- Les murs : les différents “ramper”, la réaction amphi, 4 pattes, retournement, pivot : déplacement sans verticalité du tronc
- Le toit : construction de la verticalité : passage assis, debout, redescente, déplacements
- La finalité : maison solide = marche sécurisée et autonome ( quelques mois entre debout et marcher)
- Ne pas sauter les étapes motrices !
Une progression non linéaire
- Une succession d’étapes qui s’entremêlent
- Chaque étape s’appuie sur la précédente
- Une motricité qui s’installe par paliers et par aller-retour
Des essais, des erreurs, des échecs, des réussites, un perfectionnement => Confiance en soi, utile pas seulement pour l’acquisition de la marche
Les différents flux sensoriels
- Des systèmes fonctionnels avant la naissance mais avec une maturation pas achevée : vue, ouïe, odorat, toucher, goût, sensibilité vestibulaire, proprioceptive
- Adaptation des PEC, utilisation des compétences sensorielles du nouveau-né
Les 3 sens les + développés à la naissance sont :
- l’odorat (bénéfique : vanille, odeur maternelle / aversive : odeur hôpital et gel hydroalcoolique)
- l’ouïe (importance d’avoir un environnement calme : pas de sonnette)
- le toucher (importance d’avoir un toucher franc → il n’arrive pas à traiter les informations diffuses de type effleurage)
Au niveau visuel, le bébé est quasi myope, ce qu’il arrive à voir ce sont des contrastes (panneaux vichy…)
Au niveau vestibulaire comme le proprio c’est encore immature (il peut être hypo/hypersensible)
A la naissance
- Adaptation à la vie extra utérine, impact de la pesanteur
- Hypotonie de l’axe et hypertonie des membres
- Prédominance des réflexes archaïques
Réflexe tonique asymétrique du cou (RTAC)
- Membres côté visage tendus
- Membres côté nuque fléchis
- Permet de passer d’une
- asymétrie à l’autre
- Découverte du main bouche
- Disparaît avec le contrôle de
- tête
Grasping
- Réflexe archaïque d’agrippement
Celui du membre supérieur disparaît
quand l ’enfant commence à prendre
appui sur ses mains (vers 3 4 mois)
Celui du membre inférieur est
inhibé par l’appui au sol c’est à dire
quand l’enfant se met debout
Réflexe de Moro
- Réflexe de défense
- déclenchant une extension des
- bras et du tronc
- Déclenché par bruit fort ou
- sensation de chute
- Disparait vers 5 6 mois avec le
- contrôle de la zone dorsale
- Démontre de la difficulté du
- nourrisson à se représenter
- dans l’espace
Réflexe de succion
- Un nouveau né a le réflexe de
- téter lorsque nous mettons un
- doigt dans sa bouche.
- Ce réflexe lui permet de boire
- et d’avaler.
- Le réflexe de succion permet
- aussi au bébé de se calmer et de
- s’auto apaiser.
- 2 types de succions : non
- nutritive mature dès 10 SA et
- nutritive à partir de 34 SA
Mouvements généraux sur le dos
- Position de regroupement en
- flexion
- Rotation de la tête d’un côté ou
- de l’autre et mouvements globaux
- du tronc en torsion (dans les 3
- plans)
- Hypotonie de l’axe et hypertonie
- des membres ( mvts riches,
- complexes et fluides…)
- Suit du regard , vision à 20 cm et
- essentiellement les contrastes (oeil
- de boeuf, vichy…)
- Motricité réflexe
Mouvements généraux sur le ventre
- Positionnement en
- grenouille: membres en
- flexion
- La tête repose d’un côté
- et peut être tournée un
- court instant pour
- reposer de l’autre côté
Vers 1 à 2 mois
- Début de flexion active de la tête
- Position sur le dos :
- Posture en flexion, importance du regroupement
- RTAC +++:
- passe d’une asymétrie à une autre en allongeant la nuque
- Côté nuque: membre en flexion
- Côté visage: membre en extension
- Position sur le ventre :
- Asymétrie plus visible avec position de l’axe en flexion
- Préhension globale en flexion: influence des réflexes, début d’ouverture des mains.
- Position asymétrique
- Sensation « espace droit , espace gauche »
Vers 3 à 4 mois
=> Début de construction des plans sagittal et frontal
Position sur le dos :
- Réflexes diminués et RTAC inhibé
- Appuis sur la tête et la partie dorsale du tronc, déplacement du CDG vers le crânial et latéral
- Stabilité du haut du tronc : le bébé dissocie le mvt de la tête et celui du tronc, passage sur le côté
- Début de coordination main-main, mains-bouche, oeil-main-bouche à 4 mois
- Début construct° de l’axe corporel avec contrôle de la tête, notion d’espace gauche et droit (jonct°)
Position sur le ventre :
- RTAC inhibé
- Appuis thoraciques, stabilité du haut du tronc
- Début de transfert du poids du corps de gauche à droite par appui sur les coudes
- Diminution grasping MS et diminution réflexe de succion
- Préhension cubitale vers palmaire
- Déplacement du CDG vers le caudal et latéral
Les jonctions droite-gauche :
- Permettent de faire le lien entre la droite et la gauche du corps
- La jonction main-main/ Pied-pied
- Quand la stabilité dans l’axe est acquise
- Favorisée par l’enroulement du bassin
- Participe à la construction du schéma corporel
Vers 5 à 6 mois
=> Début de construction du plan horizontal
Position sur le dos :
- Disparition des réflexes (sauf grasping du MI et réflexe de réactivité de support)
- Stabilité de l’axe : appuis sur la tête et le dos, allongement plan post = flexion active du plan antérieur
- il passe d’un côté à l’autre volontairement (côté nuque ouvert)
- Construction de l’axe corporel +++
Position sur le ventre :
- Début de la réaction amphibienne volontaire :
- Apprentissage du repoussé sur les mains (nécessaire pour passage assis)
- Amélioration de la manipulation et de la préhension pouce-index (8-9 mois)
- Utile pour les passages ultérieurs (nécessaire pour passage debout)
Allongement +++ du plan postérieur
Ouverture du côté porteur pour permettre la stabilité
Préhension volontaire par prise palmaire (pas encore d’opposition)
Jonction haut-bas
- Permet de faire le lien entre le haut et le bas du corps
- Mobilisation des articulations des hanches
- Nécessite une bonne stabilité dans l’axe
- Nécessite un bon enroulement global actif
- Participe à l’allongement du plan postérieur
Vers 6 mois
3 plans construits
Axe corporel construit
Position sur le dos
- Bassin très mobile dans les 3 plans de l’espace
- Lien entre le haut et le bas enroule le bassin et amène volontairement les pieds
- à la bouche
- Déplacement du CDG vers le crânial et latéral, diffusion de l’information aux
- membres inférieurs
Position sur le ventre
La réaction amphibienne est construite, elle permet :
- De se repousser sur les mains
- Améliorer la préhension pouce index
- Développer la manipulation
Le retournement
- Eviter les stratégies en extension
- Mouvements dans les trois plans de l’espace
- Enroulement du bassin puis bascule sur un des côtés
- Passage en DV
- Transfert du poids du corps pour dégager le bras
- 1 er mode de déplacement, le roulé boulé
Les différentes étapes près 6 mois
- Les roulés-boulés
- Ramper
- Passage assis par les 2 côtés
- Posture assis (se mettre assis et sortir de la posture assise seul)
- Passage assis / quadrupédie
- Quadrupédie
- Vers la position genoux dressés
- Escalade (ex : monter les escaliers à quatres pattes)
- Passage chevalier servant
- Passage debout
- Marche latérale avec appui
- Marche autonome…. Et de plus en plus fluide…
Vers 7-8 mois : stade des rotations
- Construction du plan horizontal : début de dissociation des ceintures
- Diffusion de l’information jusqu’au bassin: mobilité
- Connait la position assise car le bébé y a été mis dans les bras
- Se repousse et transfère ses appuis d’une main à l’autre
Les différents mode de déplacements
Les pivots
Apport des pivots
- Utilisation des transferts d’appui
- Utiles plus tard pour descendre d’un support
- Préparation pour le rampé
Accompagner les pivots
- Aide au transfert d’appui au niveau du bassin
- Appuis coude et genou opposé
- Placement du jouet : jamais trop éloigné au début
Le rampé arrière
- Importance du repoussé: placer la stimulation sur les côtés
- Permet d’augmenter l’espace d’exploration
- Pour se mettre à 4 pattes
- Pour se mettre assis
- Pour se mettre debout avec appui
- Pour se protéger en cas de chutes
Les rampés avant
- Le rampé avant : ne pas l’inciter. 1er déplacement vers l’avant initié par le MS, souvent asymétrique
- 2 stratégies : par traction symétrique des bras, par alternance de transfert d’appui G-D (on est déjà sur un schéma de marche)
Vers 9-10 mois
Conquête de l’espace
- Notion d’aller/retour essentielle
- Construction de l’axe corporel par rapport à la
- verticalité: ne lutte pas mais se repousse
- Elaboration d’un espace de locomotion, gère son
- espace et choisit selon son intérêt, son intention
Passage assis et la sortie
- Demande une bonne mobilité du bassin, une bonne
- coordination et un bon équilibre
- S’acquiert grâce aux acquisitions des étapes
- précédentes
- Ces passages sont plus riches sur le plan
- psychomoteur que la position assise tenue
- Le bébé va jouer constamment avec l’entrée et la
- sortie de la position
Le quattre-pattes
- La meilleure préparation qui soit pour la marche
- Travail de l’équilibre, de la coordination, de la dissociation
- Permet d’accéder à la position à genoux dressés avec
- appui
Comment favoriser le passage vers le 4 pattes
- Une tenue adaptée : éviter les robes, pas de chaussures
- Proposer différentes hauteurs à escalader
- Poser les jouets en hauteur sur un support horizontal
- Faire jouer le bébé avec ses appui d’avant en arrière et de droite à gauche
Vers 11-12 mois
Le chemin vers la positon debout
- Position déjà connue, il a été mis par ses parents…
- Il va monter par petites étapes
- Notion d’enroulement pour le passage debout
Le passage debout et la redescente
- Accompagner le passage debout et la sortie
- Pied toujours libre
- Proposer des supports pour travailler le passage en chevalier
- servant et la poussée verticale
- Proposer les escaliers
Les déplacements debouts
- Les déplacements latéraux avec support horizontal : nécessitent le déplacement du poids du corps de droite à gauche, 1 ère autonomie de déplacement debout
- Le passage des angles : demande une plus grande coordination entre le haut et le bas du corps
- Les déplacements débout le long d’un support vertical : moins de possibilité d’aide avec les membres supérieurs
- Passage d’un support à un autre : permet de stimuler l’équilibre et la coordination
- Les déplacements debout avec chariot de marche : donne une grande autonomie de déplacements debout, permet d’explorer les changements de directions
- Proposer des jeux en hauteur, déplacer les jouets sur les cotés pas trop loin au début
- Placer des jouets proche des angles
- Coller des post it, des cartes postales sur les murs et les déplacer
- Aménager l’environnement dans les 3 plans de l’espace pour que l’enfant puisse passer d’un support à un autre.
- Proposer des supports à pousser, type petite chaise, petite table au début : c’est le bébé qui pousse, il ne se fait pas entraîner
Vers le chemin de l’éveil et de la communication
Dès la naissance
Eveil
- Intérêt sensoriel
- Co sensorialité : source sonore, cible noir et
- Exploration corporelle: auto contacts
- Dialogue tonico émotionnel
Communication vie de relation
- Sourire réflexe puis réponse (2 mois)
- Intérêt relationnel: toucher, prosodie de la voix, contact oeil à oeil, imitation
- visage
Langage
- Sons végétatifs avec cris, bruits gutturaux, pleurs…
- Gazouillis vers 2 mois
Mise en place de l’attachement
- Besoin primaire de contact pour le nourrisson : empreinte, attentes sensorielles
- Préoccupation maternelle primaire : ocytocyne (« bonne folie des mères »)
Le soutien corporel
- Une condition nécessaire à l’intéraction
- Bain d’affects
- Soutien postural adapté <->interactions facilitées
- Position non adaptée : recrutement tonique important
- Instabilité axe corporel : tête non soutenue
- Attitude en extension : position non regroupée
- Signaux d’inconfort non repérés : déséquilibre sensori-tonique
Vers 3-4 mois
Eveil
- Intérêt pour l’objet et le mouvement
- Commence à porter à la bouche
- Exploration intentionnelle du corps
Communication et vie de relation
- Attention conjointe
- Tour de rôle dans l’échange ( turn talking)
- Expression corporelle (agitations, cris…)
Langage
Vers 5-6 mois
Eveil
- Actions intentionnelles (répète un geste au départ réussi par hasard)
- Intérêt pour les objets , les explore, les touche…
- Pemanence de l’objet
Communication et vie de relation
- Attention conjointe, sollicite l’attention de l’autre
- Pleurs intentionnels
- Imite les mimiques (environ 6)
- Intersubjectivité: fait la différence entre son corps et celui de l’autre
Langage
- Réagit à son prénom et au NON
- Babillage canonique simple avec plus de modulations
- Imite les sons
Vers 8-9 mois
Eveil
- Intelligence pratique : se fixe des objectifs et trouve le moyen de les réaliser
- Exploration de l’environnement
- Mécanisme de causes à conséquences (Vidéo: lien de cause à conséquence
- Trouver l’objet caché
Communication et vie de relation
- Réagit à son reflet dans le miroir
- Peur de l’étranger (angoisse de séparation)
- Début d’autonomie et d’indépendance
Langage
- Emergence du babillage diversifié
- Imitations gestes (au revoir, coucou, bravo…)
- Comprend son prénom et le NON
Vers 11-12 mois
Eveil
- Notion de contenant/ contenu : vide et remplit
- Mémorise un événement pendant un mois
Communication et vie de relation
- Pointage impératif
- Veut manger seul
- Peur de l’étranger mais se rassure
- Aime qu’on s’intéresse à lui
Langage
- Comprend 15 mots et phrases simples (interdit, donne…
- Babillage diversifié complexe
- Premiers mots (papa, maman…)
Vers 15-16 mois
Eveil
- Améliore son attention, écoute et regarde un livre
- Empile deux cubes
- Visse et dévisse
Communication et vie de relation
- Plaisir dans l’activité partagée
- S’éloigne de sa mère pour explorer
- Communication par gestes, mimiques et jargon
Langage
- Expression; environ 25 mots, répète et jargon modulé
- Comprend: 100 mots : consignes verbales (images, parties du corps)
Vers 18-20 mois
Eveil
- Encastre le rond et +/ 3 formes
- Tour de 3 cubes avant 21 mois
- Se souvient d’un événement pendant un an
Communication et vie de relation
- S’éloigne de sa mère mais revient fréquemment pour être rassuré
- Période du NON et de l’opposition mais accepte les interdits
- Pointage déclaratif
- Jeux de faire semblant
Langage
- Explosion lexicale : 200 mots
Vers 2 ans
Eveil
- Attention pendant 10 min
- Reconnait 3 formes, empile 6 cubes…
- Apparie 2 images identiques
- Action à deux étapes (ex: catapulte avec une
Communication et vie de relation
- Importance des rituels , peur de la nouveauté
- Jeu d’imitations (poupées,
- Attachement possible à une autre figure que sa mère
Langage
- Emergence du « moi » vers 2 ans
- Emergence du « je » vers 2 ans et demi
- Commence à poser des questions
Les difficultés transitoires
Plagiocéphalie et brachicéphalie
Plagiocéphalie : conséquence d’un torticolis postural ou
musculaire
Brachycéphalie : souvent liée à une hypotonie axiale et /ou un schéma en hyper extension
Les bébés en hyperextension
- Recherche permanente d’informations et de contacts en provenance de l’extérieur
- Difficultés à se poser et à entrer en relation
- Difficultés dans la construction de l’axe corporel : stabilité dans l’axe, jonctions gauche/droite et haut/bas, coordinations oeil main bouche
- Difficultés à construire des appuis de qualité et à savoir les quitter
- Tensions au niveau du dos et non travail musculaire
- Portage difficile pour les parents si ils ne sont pas guidés
Les risques pour les bébés en hyperextension
Le bébé à risque apprend par ses expériences sensori-motrices qui sont ses références. En les utilisant, il les renforce, ces mouvements deviennent une habitude et le bébé s’enferme dans sa pathologie.
Il faut le prend en charge précocement pour libérer les tensions, faciliter le mouvement, stimuler la répétition du mouvement dans la vie quotidienne
Les bébés bloqués assis
Cause : bébés précocement assis au sol avant de s’asseoir tout seul
- La musculature n’est pas prête, l’équilibre est précaire et la sortie de la position n’est pas possible
- Cette position va devenir la référence pour le bébé, recherche systématique de
- celle ci.
- Position statique peu riche sur le plan psychomoteur Ce sont les passages qui sont importants
- Exploration d’un seul plan de l’espace par l’enfant
- Le bébé n’est pas dans le processus d’essais/erreurs/ réussites
- Peut entraver la construction de la motricité au sol
- Rend le bébé passif et insécure
Risques : absence de 4 pattes, déplacement sur les fesses
Les bébés se déplaçant sur les fesses
PEC souvent longue et complexe
- Non physiologique
- Mauvaise préparation à la marche:
- Morcellement du corps: le bas du corps travaille indépendamment du haut
- Pas d’exploration des transferts d’appui
- Pas de construction de la dissociation des ceintures
- Mauvaise préparation des hanches et des pieds
- Déplacement dans un seul plan de l’espace
- Escalade difficile
- Passage debout acquis par traction des bras
- Bébé en général pas à l’aise dans leur corps
Conclusion
- Ne pas sauter les étapes , laisser expérimenter l’enfant
- Importance du regroupement pour la mise en place des jonctions haut bas , droite gauche et leur dissociations.
- Aller retour entre les différentes étapes nécessaires
- Importance de l’environnement humain et matériel
A retenir
- Sur le dos pour faire dodo
- Sur le côté pour jouer et téter
- Sur le ventre pour sentir et apprendre