Introduction
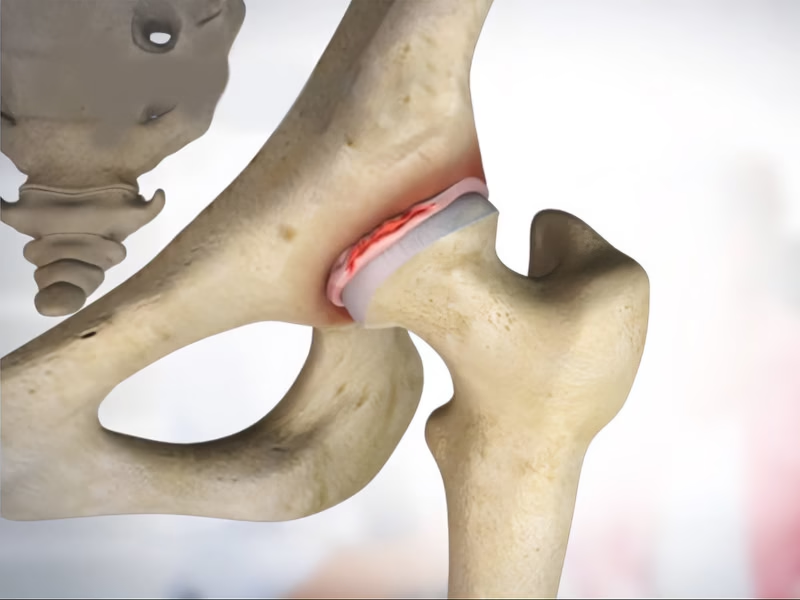
Définition
Déchirure ou dommage du cartilage en forme d’anneau entourant l’articulation provoquée souvent par des traumatismes ou mouvements répétitifs, entraînant douleurs, instabilité et une réduction de la mobilité.
Epidémiologie
- Prévalence : relativement fréquente chez les athlète et les personnes avec déformation
- Âge : jeunes adultes, personnes âgées, jeunes sportifs
- Sexe : un peu plus important chez les femmes
Facteurs de risque
- lésion de type pince : excès osseux se développe sur le rebord de l’acétabulum, pouvant écraser le labrum
- Lésion de type cam : tête fémorale est déformée et ne peut pas tourner correctement dans l’acétabulum
- dysplasie, anomalie de l’acétabulum
- traumatisme (dislocation, fracture)
- surutilisation ou mauvaise utilisation
- maladie du tissu conjonctif
- sports avec flexion/adduction/rotation interne répétitive ou soutenue
Diagnostic
Symptômes
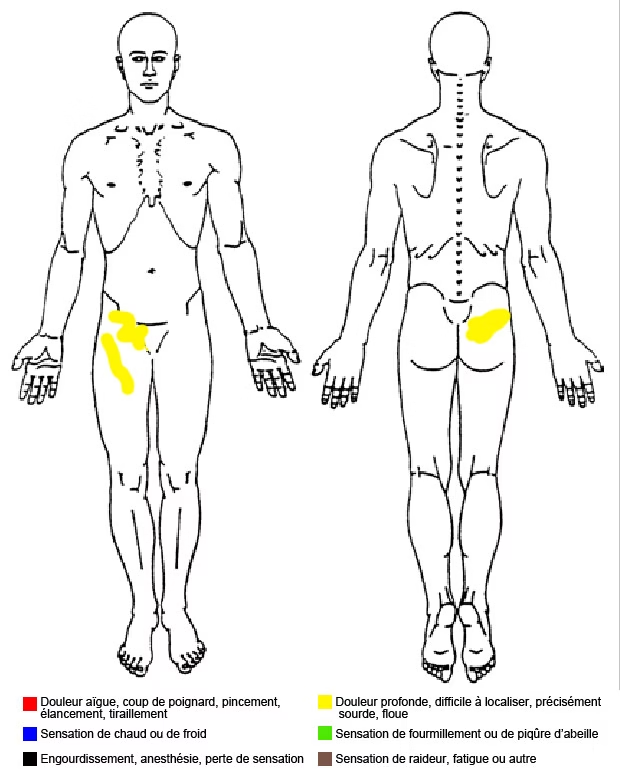
- Douleur à l’aine, augmenter dans des positions spécifiques
- Raideur de hanche
- Sensation de clic ou de blocage
- Douleur à la palpation
- Restriction amplitude du mouvement
Consensus fort pour les symptômes suivants1 :
- douleur à l’aine antérieure
- douleur en hyperflexion ou en flexion soutenue
- douleur aiguë et lancinante lors de la rotation.
Tests dignostiques
Consensus pour le FABER, FADIR et l’amplitude articulaire
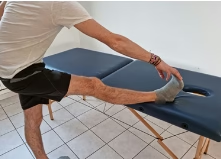
FABER test (test de Patrick)
Flexion-Abduction-Rotation externe : pour trouver une douleur intra-articulaire
FADIR test
Flexion-adduction-Rotation interne
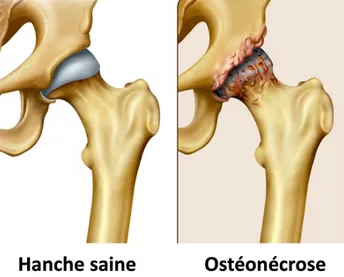
Pour diagnostiquer une conflit fémoro-acéétabulaire (Pince, Cam, mixte), une lésion antérieure du labrum, osteoarthrite ou ostéonécrose.
Test positif si la douleur est reproduite
Test de Thomas
Pour conflit de hanche ou lésion du labrum
Patient assis en bord de table, ramène le genou de la jambe non pathologique contre la poitrine et la maintient en s’allongeant sur le dos. Le thérapeute applique une pression sur l’autre jambe en extension puis la compare à l’autre côté.
Le test est considéré comme positif s’il reproduit une douleur avec ou sans clic.
Hip Scour test
Flexion hanche 90°, amener en adduction jusqu’à ce que le bassin commence à se soulever puis appliquer une pression longitudinale sur la jambe.
A partir de là, faire des petits mouvement de rotation latérale tout en amenant la jambe en abduction petit à petit. Ce test peut être refait plusieurs fois. Il est considérer positif si le patient rapporte une augmentation de la douleur.
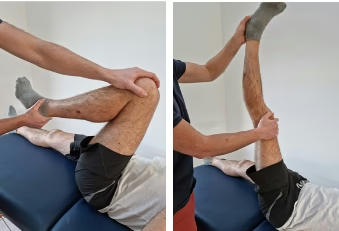
Test de McCarthy
Pour une pathologie du labrum.
Fléchir au maximum les 2 jambes. Le patient maintient la jambe non-pathologique avec ses mains, le thérapeute applique des mouvements passifs à la jambe pathologie. Il met la hanche en RL et applique un extension puis revient en flexion. Puis il met la hanche en RM et applique une extension. La procédure est reproduire sur le côté asymptomatique. Le test est positif s’il reproduit les douleur du patient (avec ou sans clic)
AB-HEER test
(abduction-hyperextension external rotation)
Pour déceler une micro-instabilité de la hanche.
Patient allongé sur le côté non pathologique. Faire une abduction de 30 à 45°, extension et rotation latérale en appliquant une force antérieur sur la face postérieur du grand trochanter avec l’autre main.
Le test est positif en cas de douleur antérieure de la hanche.
Log roll test
Rotation médiale et latérale passive de la hanche. Le test est positif s’il reproduit des douleurs intra-articulaires de la hanche.
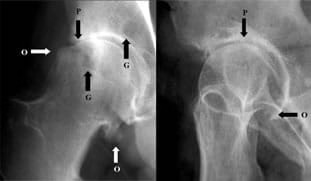
Imagerie
- Radio à prescrire chez tous les patients présentant une suspicion de lésion du labrum (radio du bassin debout en antéro-postérieur et une vue de Dunn à 45°)
- Angiographie par résonance magnétique (ARM) permet de confirmer le diagnostic
Diagnostic différentiel
FAI, l’arthrose, la lésion chondrale, la dysplasie, la douleur dorsale référée, la tendinite, le conflit et le ressaut de la hanche.
Traitement
Traitement conservateur
Indications et contre indications
En première intention pour :
- une douleur minime
- une lésion chronique
- une petite lésion
- un athlète âgé
- un athlète amateur
- l’absence de symptômes mécaniques
- l’absence de limitation des activités de la vie quotidienne
Contre-indication : en cas de symptômes mécaniques importants
Composantes clés de la rééducation
- l’amplitude des mouvements
- la force
- le renforcement du tronc
- la stabilisation fessière
- la rééducation fonctionnelle des mouvements
- la gestion des symptômes
- la modification des activités
- l’éducation du patient.
Les phases
Phase aigüe (immédiatement après la blessure ou la chirurgie)
- Appui partiel, aide technique
- Mobilisation articulaire douce
- Renforcement isométrique des muscles de la hanche
Phase intermédiaire
- Evolution renforcement musculaire
- Mobilité passive et active en rotation latérale et médiale
- Proprioception et stabilité
- Etirement des muscles tendus
Phase de rééducation avancée (retour progressif aux activités)
- Renforcement musculaire plus poussé
- Rééducation fonctionnelle : marche
- Stabilité dynamique
Phase de retour au sport
Dépend de la force, la douleur et l’appréhension.
- Pliométrie, spécifique au sport
- Gestion de la charge
Traitement chirurgical
Indications
Les indications relatives à la prise en charge chirurgicale des déchirures du labrum comprennent
- un jeune athlète ou un athlète de compétition
- des symptômes mécaniques importants
- des limitations dans les activités de la vie quotidienne
- une douleur modérée à sévère.
Type d’opération
- Débridement arthroscopique
- Réparation du labrum
- Ostéotomie
Rééducation post-chirurgicale
- Les restrictions d’amplitude de mouvement de la hanche après une intervention chirurgicale doivent être basées sur l’étendue de l’intervention pratiquée
- la mise en charge de la hanche doit être limitée à une mise en charge partielle pendant 2 semaines
- programme de renforcement isométrique dès la première semaine
- programme de renforcement excentrique/concentrique dans un délai de 4 à 6 semaines
Retour au sport post chirurgie
Le délai minimal entre l’intervention chirurgicale et le retour au jeu après traitement chirurgical des déchirures du labrum est de 3 mois pour un débridement du labrum et de 4 à 6 mois pour les réparations du labrum. Retour au sport si :
- absence de douleur
- amplitude de mouvement complète
- >90 % de la force controlatérale en flexion
- abduction, adduction et force du tronc
- endurance spécifique au sport
- préparation psychologique
- équilibre et proprioception
Réévaluation post chirurgie
Après un minimum de 6 mois, une réévaluation pour un patient ayant déjà subi un traitement chirurgical pour une déchirure du labrum doit être envisagée s’il présente (1) une nouvelle douleur, (2) une nouvelle perte de mobilité, (3) une nouvelle blessure et (4) des symptômes persistants en postopératoire.