Céphalées
- Symptôme subjectif
- Douleur de l’extrémité céphalique
crânienne ou faciale
Définition par ICHD-3 : International Classification of Headaches Disorders
Céphalées primaires
- Définition : dysfonctionnement du SNC par activation des voies neurologiques de la douleur sans facteur causal
- Diagnostic : écarter une céphalée secondaire
Migraines
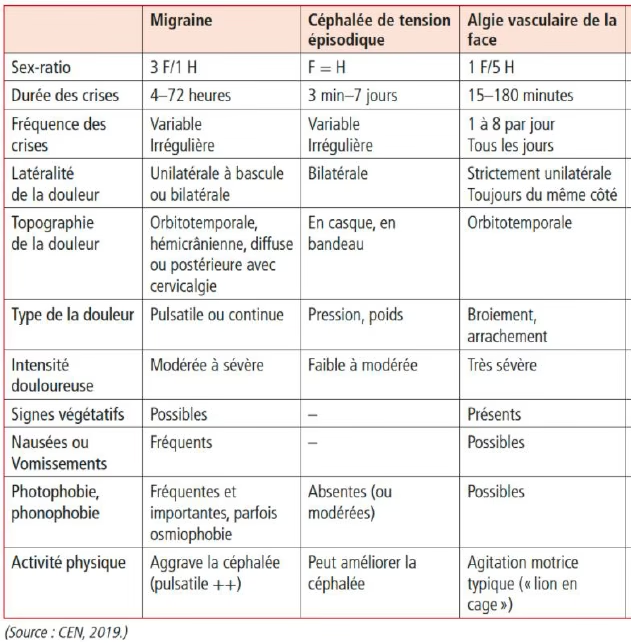
- Crise >4h
- Physiopathologie : hyperexcitabilité neuronale et dysfonctionnement des voies de régulation de l’hypothalamus et hypersensibilité lors de la libération neuropeptides vasodilatateurs
- Prévalence : 15%, 2F:1H (oestrogènes accroissent l’excitabilité cérébrale)
- Episodique <15j/mois ; chronique >15j/mois
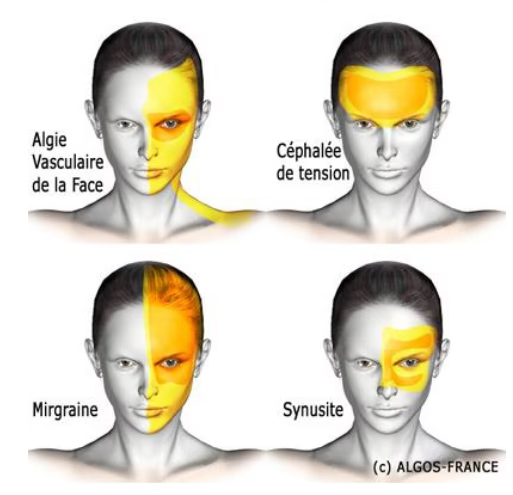
Migraine sans aura
Céphalées ayant des caractéristiques spécifiques et des symptômes associés. 5 crise durant entre 4 à 72h chacune présentant 2 des 4 critères :
- Unilatérale
- Pulsatile
- Intensité modérée à sévère
- Aggravation par l’activité physique (dont la marche)
Associé à au moins 1 des 2 symptômes :
- Photophobie et phonophobie
- Nausées et/ou vomissements
Migraines avec aura (déficit neuro focal)
- Installation progressives en quelques minutes et dure moins de 60mn
- Plusieurs déficits possibles qui se succèdent : visuels, aphasie, sensitifs
- Facteur de risque indépendant d’AVC
- Puis mêmes critères que migraines sans aura
Facteurs déclenchant une crise de migraine
Facteurs psychologiques, hormonaux, stress, facteurs sensoriels (lumière, bruit), aliments, climatiques, habitudes alimentaire (jeûne, sevrage caféine)
Examens complémentaires si
- Modification du type de migraine, de la durée, de l’intensité
- Migraine débute après 50 ans
- Anomalie à l’examen clinique
- Migraine avec aura > 60mn
- Si doute sur autre diagnostic différentiel
Traitement
- de la crise : aspirine, AINS, triptans
- de fond (pour diminuer fréquence et intensité) : bétabloquant, antidépresseur, anti-épileptiques
Céphalées par abus médicamenteux
- 15j/mois par surconsommation des traitements de crise depuis plus de 3 mois
- Conséquences ou cause de l’augmentation des fréquences : risque de migraine chronique
=> Sevrage !
Céphalées de tension
- Interaction entre douleurs myogène (muscles péricranien) + neurologiques centraux (dysfonctionnement centre de régulation de la douleur)
- Forme épisodique (<15j/mois) ou chronique (>15j/mois pendant plus de 3 mois)
- Durée variable : quelques minutes à plusieurs jours
- Topographie : frontale en barre, postérieures avec irradiation vers le rachis cervical – bilatérales
- Intensité faible à modérée
- Caractère : serrement, brulure, étau, fourmillement
- Peuvent être améliorer par l’exercice physique
- Peuvent survenir dans un contexte psychologique particulier
Algies vasculaires de la face (AVF)
Céphalée trigémino-autonomiques : céphalées unilatérales et signes dysautonomiques
Prédomine chez l’homme jeune, association fréquente avec le tabac
Episodique : crises surviennent par période avec intervalle libre (90%)
Chronique : les crises se répètent au long cours sans rémission de plus de 3 mois (10%)
Durée variable : quelques minute, inférieur à 3h
Unilatérale, périorbitaire
Signes végétatifs : larmoiements, congestion nasale, transpiration de l’hémiface, myosis, ptosis
Quotidienne
Agitation psychomotrice important : irritabilité
Toujours faire imagerie devant une première crise d’AVF
Traitement médicamenteux
Céphalées secondaires
- En rapport avec une cause sous-jacente : traumatisme, AVC, tumeur, toxiques, infection, affections des éléments péri-crâniens (dents, oreilles, nez, bouche)
- Céphalée perçues par le patient comme récentes et inhabituelles : céphalées secondaires
- Toute modification récente d’une céphalée ancienne
Drapeaux rouge
- Âge >50 ans
- FRD CV
- Traumatisme
Cancer, AEG
- Toute céphalée brutale est une hémorragie sous-arachnoïdienne (HSA)
- Toute céphalée progressive est un syndrome d’HTIC
- Toute céphalée fébrile est une méningite
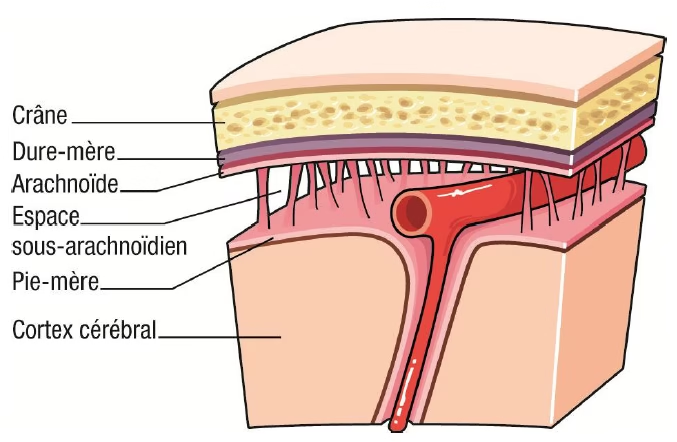
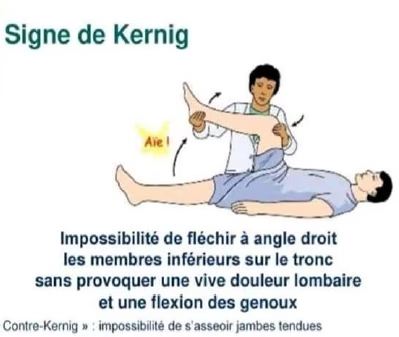
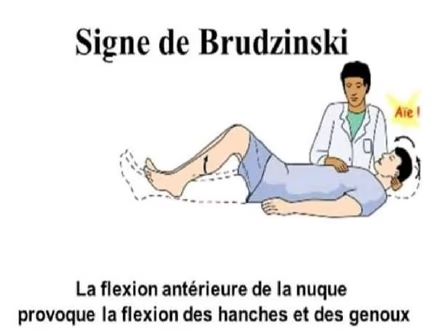
Syndrome méningé
Triade
- Céphalées diffuses, constantes
- Raideur méningée, raideur de la nuque, manoeuvre méningées positive
- Vomissement, nausée : inconstants, parfois en jet
Etiologies
- Infectieuses : méningite/méningo-encéphalite
- Inflammatoire : auto-immune
- Neoplasiques (méningite carcinomateuses)
- Hémorragie méningée : rupture d’anévrisme
HTIC
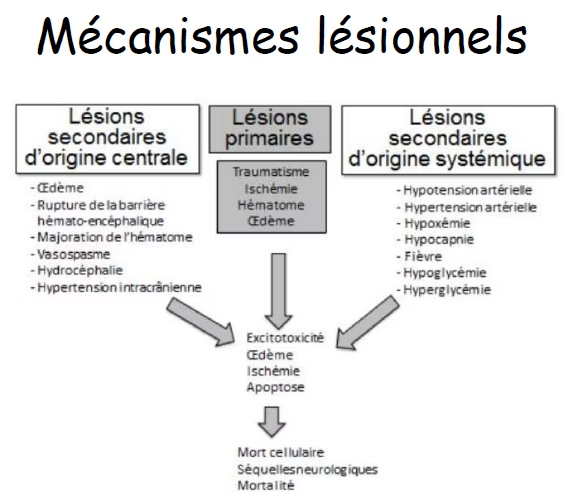
Mécanisme : augmentation de la pression intra-crânienne par augmentation de volume d’au moins un des 3 compartiments physiologiques intracrânien : parenchyme, volume sanguin cérébral, volume du LCR
Symptômes
- Céphalées progressive intenses, durables, frontales ou occipitales
- Matinale ou seconde partie de la nuit
- Augmentée par les manoeuvres de Valsalva
- Vomissement soulagent momentanément la céphalée
- Antalgique peu efficace, peut aller jusqu’au coma
Complications
- Engagement cérébral
- Retentissement circulatoire sur la perfusion cérébrale
- Retentissement sur le nerf optique
- Risque d’ischémie
Causes d’une HTIC
- ACSOS (agression cérébrale systémique d’origine seocndaire)
- Parenchyme : tumeur, oedème
- Liquide céphalo spinal : hydrocéphalie
- Vaisseaux : AVC, hématome, thrombophlébites cérébrales
- Autres : embarrure, abcès
Traitement
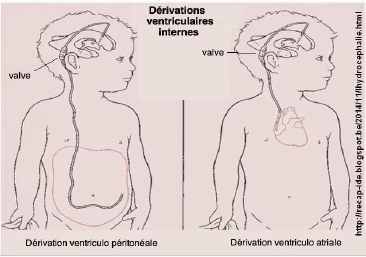
Dérivation ventriculaire interne
Dérivation ventriculo péritonéal ou ventriculo atriale
Céphalées fébriles
URGENCE VITALE surtout avec purpura fulminans et une gangrène périphérique
Méningites : syndromes méningé + fièvre
Méningo-encéphalite : sd méningé + sd encéphalite + fièvre
Syndrome encéphalitique : inflammation de l’encéphale
- Trouble de la conscience
- Confusion, trouble du comportement
- Déficit neurologique
- Crise épileptiques
Hémorragie sous arachnoïdienne
- Irruption de sang artériel dans les espaces méningés
- Age médian 55 ans, rupture d’anévrisme dans 85% des cas (tabac, HTA)
- Céphalée brutale, explosive, sévère
- Radio : citernes (LCR) hyperdenses
Complications précoces
- Resaignement
- Vasospasme et ischémie cérébrale retardée
- Hydrocéphalie : accumulation du LCS
Complications chroniques
- Hydrocéphalies chroniques
- Epilepsie
- Troubles cognitifs