- 100 % : totalement indépendant. Est capable d’effectuer toutes les activités sans lenteur, difficulté ou gêne. Tout à fait normal, n’ayant conscience d’aucune difficulté.
- 90 % : complètement indépendant. Est capable d’effectuer toutes les activités avec un certain degré de lenteur, de difficulté, de gêne. Peut mettre deux fois plus de temps. Commence à avoir conscience de ses difficultés.
- 80 % : complètement indépendant dans la plupart des activités. Met deux fois plus de temps. Conscient de ses difficultés et de sa lenteur.
- 70% : pas complètement indépendant. Beaucoup de difficultés pour certaines activités. Trois ou quatre fois plus lent dans certaines d’entre elles. Peut passer une grande partie de la journée pour les activités de base.
- 60 % : partiellement dépendant. Peut effectuer un certain nombre d’activités, mais très lentement et avec beaucoup d’efforts, fait des erreurs : certaines activités sont impossibles.
- 50 % : est plus dépendant. Doit être aidé dans la moitié des activités, plus lent. Difficultés pour chaque chose.
- 40 % : très dépendant. Peut effectuer toutes les activités avec aide, mais peu d’entre elles seul.
- 30 % : effectue seul peu d’activités, avec effort, mais ne fait que les commencer seul. Plus d’aide est nécessaire.
- 20 % : ne fait rien seul. Peut légèrement aider pour certaines activités. Invalidités sévère.
- 10 % : totalement dépendant, ne peut aider en rien, complètement invalide.
- 0 % : certaines fonctions végétatives telles que la déglutition, les fonctions urinaires et les fonctions intestinales sont altérées. Alité.
Champ neuro
Echelle UPDRS (Parkinson)
Unified Parkinson’s Disease Rating Scale (1985)
État mental, comportemental et thymique
1 – Affaiblissement intellectuel
- Absent 0
- Léger. Manque de mémoire habituel avec souvenir partiel des événements sans autre difficulté 1
- Perte mnésique modérée, avec désorientation et difficultés modérées à faire face à des problèmes complexes.
Atteinte légère mais indiscutable de ses capacités fonctionnelles avec besoin d’une incitation occasionnelle de l’entourage 2 - Déficit mnésique grave avec désorientation dans le temps et souvent dans l’espace.
Handicap grave face aux problèmes 3 - Perte mnésique sévère avec uniquement conservation de sa propre orientation.
Incapable de porter des jugements ou de résoudre des problèmes, demande beaucoup d’aide pour les soins personnels, ne peut plus être seul 4
2 – Troubles de la pensée
(en rapport avec la démence ou une intoxication médicamenteuse)
- Aucun 0
- Rêves animés 1
- Hallucinations bénignes critiquées 2
- Hallucinations occasionnelles ou fréquentes ou idées délirantes non critiquées : peuvent gêner les activités quotidiennes 3
- Hallucinations continuelles. Idées délirantes ou psychose expansive : incapable de prendre soin de lui-même 4
3 – Dépression
- Absente 0
- Périodes de tristesse ou sentiment de culpabilité excessif ne persistant pas plusieurs jours ou semaines 1
- Dépression durable (une semaine ou plus) 2
- Dépression durable avec symptômes végétatifs (insomnie, anorexie, pertes de poids, perte d’intérêt) 3
- Dépression durable avec symptômes végétatifs et pensées ou intentions suicidaires 4
4 – Motivation-Initiative (Akinésie)
- Normale 0
- Moins franche qu’à l’habitude : plus passif 1
- Perte d’initiative avec désintérêt pour certaines activités non routinières 2
- Perte d’initiative ou désintérêt dans les activités quotidiennes routinières 3
- Absence d’initiative, perte totale d’intérêt 4
Activités dans la vie quotidienne
(à déterminer en période “ON” et en période “OFF”)
5 – Parole
- Normale 0
- Légèrement perturbée, pas de difficulté à être compris 1
- Modérément perturbée. On doit occasionnellement lui demander de répéter 2
- Gravement perturbée. On doit lui demander fréquemment de répéter 3
- Incompréhensible la plupart du temps 4
6 – Salivation
- Normale 0
- Légère, mais excès habituel de salive dans la bouche, peut baver pendant la nuit 1
- Hypersialorrhée modérée. Peut baver pendant la nuit 3
- Hypersialorrhée nette avec un peu de bave 4
- Écoulement habituel de bave nécessitant en permanence un mouchoir 5
7 – Déglutition
- Normale 0
- S’étrangle rarement 1
- S’étrangle occasionnellement 2
- Nécessite une alimentation semi-liquide 3
- Nécessite une alimentation par sonde gastrique ou une gastrostomie 4
8 – Écriture
- Normale 0
- Légèrement ralentie ou micrographique 1
- Nettement ralentie ou micrographique, tous les mots sont lisibles 2
- Gravement perturbée : tous les mots ne sont pas lisibles 3
- La majorité des mots est illisible 4
9 – S’alimenter et manipuler les couverts
- Normale 0
- Un peu lent et maladroit, mais n’a pas besoin d’être aidé 1
- Pour la plupart des aliments, peut se débrouiller seul quoique maladroit et lent 2
- A besoin d’une aide pour les repas, mais peut encore s’alimenter lentement 3
- On doit lui donner à manger 4
10 – Habillage
- Normal 0
- Un peu lent, mais ne doit pas être aidé 1
- Aide occasionnelle pour boutonner, enfiler une manche 2
- A besoin d’être aidé, mais peut encore faire certaines choses seul 3
- Totalement dépendant 4
11 – Hygiène
- Normale 0
- Un peu lent, mais n’a pas besoin d‘être aidé 1
- Nécessite une aide pour la douche et le bain, ou très lent dans les soins hygiéniques 2
- Nécessite une aide pour se laver, se brosser les dents, se coiffer et se baigner 3
- Sonde urinaire ou autres aides mécaniques 4
12 – Se retourner dans son lit et arranger les draps et couvertures
- Normal 0
- Un peu lent et maladroit, mais n’a pas besoin d’être aidé 1
- Peut se retourner seul ou arranger les draps mais avec une grande difficulté 2
- Peut commencer le geste mais n’arrive pas à se retourner ou arranger les draps seul 3
- Dépendant 4
13 – Chute non liée au piétinement
- Aucune 0
- Chutes rares 1
- Chutes occasionnelles, mais moins d’une fois par jour 2
- En moyenne, une chute par jour 3
- Chutes pluriquotidiennes 4
14 – Piétinement lors de la marche
- Aucune 0
- Rare piétinement lors de la marche, peut avoir une hésitation au départ 1
- Piétinement occasionnel lors de la marche 2
- Piétinement fréquent entraînant occasionnellement des chutes 3
- Chutes fréquentes dues aux piétinements 4
15 – Marche
- Normale 0
- Difficultés légères, mais peut balancer les bras ou traîner les pieds 1
- Difficultés modérées mais ne demande que peu ou pas d’aide 2
- Difficultés importantes à la marche nécessitant une aide 3
- Ne peut pas marcher du tout, même avec une aide 4
16 – Tremblement
- Absent 0
- Léger et rarement présent 1
- Modéré, gênant le patient 2
- Important, gêne certaines activités 3
- Marqué, gêne la plupart des activités 4
17 – Troubles sensitifs subjectifs liés au parkinsonisme
- Aucun 0
- Occasionnellement engourdissements, picotements ou douleurs légères 1
- Engourdissements, picotements ou douleurs fréquentes : pas gênant 2
- Sensations douloureuses fréquentes 3
- Douleurs très vives 4
Examen moteur
Le score moteur permet d’évaluer objectivement l’évolution de la maladie au cours du
temps.
Conseils
- Important de noter la période (“ON” ou “OFF”) chez le patient fluctuant et l’heure
de l’examen. - Noter chaque main séparément pour les items 23 et 24. Demander les deux mains
ensemble pour l’item 25 (ceci permet de mettre en évidence une atteinte droite ou
gauche de la maladie). - Remplir l’item 33 du facteur IV qui évalue l’intensité des dyskinésies. Car même si on
cote que le score moteur, les dyskinésie gênent l’appréciation de ce score en “ON”. - L’item 31 est un bon reflet du score moteur. Si vous disposez d’un temps très court,
ne remplissez que cet item. - Pour plus d’objectivité, il est nécessaire de remplir cette échelle sans connaître la
précédente cotation.
142 - Signification globale des résultats :
6-12 / 108 : période de lune de miel,
12-30 / 108 : maladie installée,
30-80 / 108 : maladie sévère.
Pièges
- L’item 32 du facteur IV est difficile à évaluer car le patient n’a souvent pas
conscience de ses dyskinésies - Le score moteur est une aide à la décision thérapeutique mais ce n’est pas le reflet
de l’autonomie du patient. En effet un même score moteur peut caractériser un
patient très autonome (stade 2) comme un patient très handicapé (stade 4).
18 – Parole
- Normale 0
- Légère perte d’expression, de la diction et/ou du volume vocal 1
- Voix monotone, bredouillée mais compréhensible, altération modérée 2
- Altération marquée, difficile à comprendre 3
- Incompréhensible 4
19 – Expression faciale
- Normale 0
- Hypomimie légère, semble avoir un visage normalement impassible 1
- Diminution légère mais franchement anormale de l’expression faciale 2
- Hypomimie modérée : lèvres souvent entrouvertes 3
- Masque facial ou faciès figé avec perte importante ou totale de l’expression faciale : lèvres entrouvertes (0,6 cm ou plus) 4
20 – Tremblement de repos
- Absent 0
- Léger et rarement présent 1
- Tremblement de faible amplitude mais persistant, ou d’amplitude modérée, mais présent
- seulement de façon intermittente 2
- Tremblement modéré en amplitude et présent la plupart du temps 3
- Tremblement d’amplitude marquée et présent la plupart du temps 4
21 Tremblement d’action ou tremblement postural des mains
Absent 0
Léger : présent lors de l’action 1
Modéré en amplitude, présent lors de l’action 2
Modéré en amplitude, tant lors du maintien postural que lors de l’action 3
Amplitude marquée : gêne l’alimentation 4
22 Rigidité
(évaluée lors des mouvements passifs des principales articulations avec un malade relâché, en position
assise. Ne pas tenir compte de la roue dentée)
- Absente 0
- Minime ou apparaissant lors des manœuvres de sensibilisation 1
- Légère ou modérée 2
- Marquée, mais la plupart des mouvements peuvent-être effectués aisément 3
- Sévère, les mouvements sont effectués difficilement 4
23 Tapotement des doigts
(le malade fait des mouvements rapides et de large amplitude du pouce sur l’index)
- Normal 0
- Ralentissement léger et/ou réduction d’amplitude 1
- Modérément perturbé, se fatigue nettement et rapidement, peut avoir d’occasionnels arrêts du mouvement 2
- Sévèrement perturbé. Hésitations fréquentes au démarrage du mouvement 3
- Peut à peine effectuer le mouvement 4
24 – Mouvements des mains
(le malade ouvre et ferme rapidement les mains avec la plus grande amplitude
possible, chaque main séparément)
- Normaux 0
- Ralentissement léger et/ou réduction d’amplitude 1
- Modérément perturbé, se fatigue nettement et rapidement, peut avoir d’occasionnels arrêts du mouvement 2
- Sévèrement perturbé. Hésitations fréquentes au début du mouvement ou arrêt en cours de mouvement 3
- Peut à peine effectuer la tâche 4
25 – Mouvements alternatifs rapides
(mouvements de prononciation des mains verticalement ou horizontalement, avec la plus grand amplitude possible, les deux mains simultanément)
- Normaux 0
- Ralentissement léger et/ou réduction d’amplitude 1
- Modérément perturbé, se fatigue nettement et rapidement, peut avoir d’occasionnels arrêts du mouvement 2
- Sévèrement perturbé. Hésitations fréquentes au début du mouvement ou arrêt en cours de mouvement 3
- Peut à peine effectuer la tâche 4
26 – Agilité de la jambe
(le patient tape le talon sur le sol de façon rapide en soulevant tout le pied. L’amplitude doit être d’environ 7,5 cm en position assise)
- Normale 0
- Ralentissement léger et/ou réduction d’amplitude 1
- Modérément perturbé, se fatigue nettement et rapidement, peut avoir d’occasionnels arrêts du mouvement 2
- Sévèrement perturbé. Hésitations fréquentes au début du mouvement ou arrêt en cours de mouvement 3
- Peut à peine effectuer la tâche 4
27 – Se lever d’une chaise
(le patient essaye de se lever d’une chaise à dos droit en bois ou en métal, les bras pliés
devant la poitrine)
- Normal 0
- Lentement ou a besoin de plus d’un essai 1
- Pousse sur les bras du siège 2
- Tend à tomber en arrière et doit essayer plus d’une fois mais peut se lever sans aide 3
- Incapable de se lever sans aide 4
28 – Posture
- Normalement droite 0
- Pas tout à fait droite, posture légèrement fléchie : cette attitude peut être normale pour une personne plus âgée 1
- Posture modérément fléchie, nettement anormale : peut être légèrement penchée d’un côté 2
- Posture sévèrement fléchie avec cyphose : peut être modérément penché d’un côté 3
- Flexion marquée avec posture très anormale 4
29 – Stabilité posturale
(réponse à un déplacement postérieur soudain produit par une poussée sur les épaules alors
que le patient est debout les yeux ouverts et les pieds légèrement écartés. Le patient doit-être prévenu)
- Normale 0
- Gesticulations mais se rétablit à l’équilibre sans aide 1
- Absence de réponse posturale : peut tomber s’il n’est pas retenu par l’examinateur 2
- Très instable, tend à perdre l’équilibre spontanément 3
- Incapable de se tenir debout sans aide 4
30 – Démarche
- Normale 0
- Marche lentement, mais traîne les pieds et fait de petits pas, mais sans festinations, ni propulsions possibles 1
- Marche avec difficulté, mais nécessite peu ou pas d’aide : festination, petits pas ou propulsion possible 2
- Perturbation sévère de la marche, nécessitant une aide 3
- Ne peut pas marcher du tout, même avec aide 4
Complications du traitement
(au cours de la dernière semaine)
Dyskinésies
32 – Durée
Durant quelle proportion au cours de la journée les dyskinésie sont-elles présentes ?
(information obtenue par l’interrogatoire)
- Aucune 0
- 1 à 25 % de la journée 1
- 26 à 50 % de la journée 2
- 51 à 75 % de la journée 3
- 76 à 100 % de la journée 4
33 – Incapacité
Les dyskinésies entraînent-elles une incapacité ?
- Aucune 0
- Légère 1
- Modérée 2
- Sévère 3
- Complète 4
34 – Dyskinésies douloureuses
Les dyskinésies entraînent-elles des douleurs ?
- Aucune 0
- Légères 1
- Modérées 2
- Sévères 3
- Marquées 4
35 – Présence d’une dystonie matinale précoce
- Non 0
- Oui 1
Fluctuations cliniques
36 – Y a-t-il des périodes “OFF” dont on peut prédire la survenue après une prise médicamenteuse?
- Non 0
- Oui 1
37 – Y a-t-il des périodes “OFF” dont on ne peut pas prédire la survenue après une prise médicamenteuse ?
- Non 0
- Oui 1
38 – Est-ce que certaines des périodes “OFF” se produisent soudainement, c’est-à-dire en quelques secondes ?
- Non 0
- Oui 1
39 – Quelle est la proportion du temps au cours de la journée durant laquelle le patient est en moyenne, en situation “OFF” ?
- Aucune 0
- 1 à 25 % de la journée 1
- 26 à 50 % de la journée 2
- 51 à 75 % de la journée 3
- 76 à 100 % de la journée 4
Autres complications
40 – Le patient est-il anorexique, a-t-il des nausées ou des vomissements ?
- Non 0
- Oui 1
41 – Le patient a-t-il des troubles du sommeil, par exemple insomnie ou somnolence excessive ?
- Non 0
- Oui 1
42 – Le patient a-t-il une hypotension orthostatique symptomatique ?
- Non 0
- Oui 1
Stade de Hoehn et Yahr
- Stade 0 : pas de signe de la maladie.
- Stade 1 : maladie unilatérale.
- Stade 1,5 : maladie unilatérale, plus atteinte axiale.
- Stade 2 : maladie bilatérale sans trouble de l’équilibre.
- Stade 2,5 : maladie bilatérale légère avec rétablissement lors du test de la poussée.
- Stade 3 : maladie bilatérale légère à modérée : une certaine instabilité posturale,
- physiquement autonome.
- Stade 4 : handicap sévère : toujours capable de marcher ou de se tenir debout sans aide.
- Stade 5 : malade en chaise roulante ou alité sauf s’il est aidé.
Échelle d’activité de la vie quotidienne de Schwab et England
- 100 % : totalement indépendant. Est capable d’effectuer toutes les activités sans lenteur, difficulté ou gêne. Tout à fait normal, n’ayant conscience d’aucune difficulté.
- 90 % : complètement indépendant. Est capable d’effectuer toutes les activités avec un certain degré de lenteur, de difficulté, de gêne. Peut mettre deux fois plus de temps. Commence à avoir conscience de ses difficultés.
- 80 % : complètement indépendant dans la plupart des activités. Met deux fois plus de temps. Conscient de ses difficultés et de sa lenteur.
- 70% : pas complètement indépendant. Beaucoup de difficultés pour certaines activités. Trois ou quatre fois plus lent dans certaines d’entre elles. Peut passer une grande partie de la journée pour les activités de base.
- 60 % : partiellement dépendant. Peut effectuer un certain nombre d’activités, mais très lentement et avec beaucoup d’efforts, fait des erreurs : certaines activités sont impossibles.
- 50 % : est plus dépendant. Doit être aidé dans la moitié des activités, plus lent. Difficultés pour chaque chose.
- 40 % : très dépendant. Peut effectuer toutes les activités avec aide, mais peu d’entre elles seul.
- 30 % : effectue seul peu d’activités, avec effort, mais ne fait que les commencer seul. Plus d’aide est nécessaire.
- 20 % : ne fait rien seul. Peut légèrement aider pour certaines activités. Invalidités sévère.
- 10 % : totalement dépendant, ne peut aider en rien, complètement invalide.
- 0 % : certaines fonctions végétatives telles que la déglutition, les fonctions urinaires et les fonctions intestinales sont altérées. Alité.
SEP-59 – Qualité de vie patient SEP
- But : mesure de la qualité de vie dans la sclérose en plaques.
- Possibilité de le remplir au calme à la maison
- En cas de difficultés visuelles, motrices ou cognitives rendant l’auto-évaluation difficile, les auteurs préfèrent ne pas proposer le SEP-59, plutôt que de faire remplir par un tiers, ce qui est source d’interprétation et de biais
- Durée : 10-20mn
- Fichier PDF COFEMER : SEP-59
1 – Dans l’ensemble, pensez-vous que votre santé est :
1 : excellente | 2 : très bonne | 3 : bonne | 4 : médiocre | 5 : mauvaise
2 – Par rapport à l’année dernière à la même époque, comment trouvez-vous votre état de santé actuel ?
1 : bien meilleur que l’an dernier | 2 : plutôt meilleur | 3 : À peu près pareil | 4 : plutôt moins bon | 5 : beaucoup moins bon
3 – Voici la liste d’activités que vous pouvez avoir à faire dans votre vie de tous les jours. Pour chacune d’entre elles, indiquez si vous êtes limité(e) en raison de votre état de santé actuel
1 : Oui, beaucoup limité(e) | 2 : Oui, peu limité(e) | 3 : Non, pas limité(e)) :
A – Efforts physiques importants tels que courir, soulever un objet lourd, faire du sport…
B – Efforts physiques modérés tels que déplacer une table, passer l’aspirateur, jouer aux boules
C – Soulever et porter les courses
D – Monter plusieurs étages par l’escalier
E – Monter un étage par l’escalier
F – Se pencher en avant, se mettre à genoux, s’accroupir
G – Marcher plus d’un kilomètre à pied
H – Marcher plusieurs centaines de mètres
I – Marcher une centaine de mètres
J – Prendre un bain, une douche ou s’habiller
4 – Au cours de ces quatre dernières semaines, et en raison de votre état physique :
1 : Oui | 2 : Non
A – Avez-vous réduit le temps passé à votre travail ou à vos activités habituelles ?
B – Avez-vous accompli moins de choses que vous auriez souhaité ?
C – Avez vous dû arrêter de faire certaines choses ?
D – Avez vous eu des difficultés à faire votre travail ou toute autre activité ? (par exemple, cela vous a demandé un effort supplémentaire)
5 – Au cours de ces quatre dernières semaines, et en raison de votre état émotionnel (vous sentir triste, nerveux(se) ou déprimé(e)
1 : Oui | 2 : Non
A- Avez vous réduit le temps passé à votre travail ou activités habituelles ?
B – Avez vous accompli moins de choses que vous ne l’auriez souhaité ?
C – Avez vous eu des difficultés à faire ce que vous aviez à faire avec autant de soin et d’attention que d’habitude ?
6 – Au cours de ces quatre dernières semaines, dans quelle mesure votre état de santé, physique ou
émotionnel vous a gêné(e) dans votre vie sociale et vos relations avec les autres : votre famille, vos amis, vos connaissances ?
1 : pas du tout | 2 : un petit peu | 3 : moyennement | 4 : beaucoup | 5 : énormément
7 – Au cours de ces quatre dernières semaines, quelle a été l’intensité de vos douleurs physiques ?
1 : nulle | 2 : très faible | 3 : faible | 4 : moyenne | 5 : grande | 6 : très grande
8 – Au cours de ces quatre dernières semaines, dans quelle mesure vos douleurs physiques vous ont elles limité(e) dans votre travail ou vos activités domestiques ?
1 : pas du tout | 2 : un petit peu | 3 : moyennement | 4 : beaucoup | 5 : énormément
9 – Les questions qui suivent portent sur comment vous vous êtes sentie(e) au cours de ces quatre dernières semaines
1 : En permanence | 2 : Très souvent | 3 : Souvent | 4 : Quelques fois | 5 : Rarement | 6 : Jamais
A – Vous vous êtes senti(e) dynamique ?
B – Vous vous êtes senti(e) très nerveux(se) ?
C – Vous vous êtes senti(e) si découragé(e) que rien ne pouvait vous remontez le moral ?
D – Vous vous êtes senti(e) calme et détendu(e) ?
E – Vous vous êtes senti(e) débordant d’énergie ?
F – Vous vous êtes senti(e) triste et abattu(e) ?
G – Vous vous êtes senti(e) épuisé(e) ?
H – Vous vous êtes senti(e) heureux(se) ?
I – Vous vous êtes senti(e) fatigué(e) ?
10 – Au cours de ces quatre dernières semaines, y-a-t-il eu des moments où votre état de santé, physique ou émotionnel vous a gêné(e) dans votre vie et vos relations avec les autres, votre famille et vos connaissances ?
1 : tout le temps | 2 : une bonne partie du temps | 3 : de temps en temps | 4 : rarement | 5 : jamais.
11 – Indiquez pour chacune des phrases suivantes dans quelle mesure elles sont vraies ou fausses dans votre cas :
1 : totalement vrai | 2 : plutôt vrai | 3 : je ne sais pas | 4 : plutôt fausse | 5 : jamais.
A – Je tombe malade plus facilement que les autres
B- Je me porte aussi bien que n’importe qui
C – Je m’attends à ce que ma santé se dégrade
D – Je suis en parfaite santé
12 – Concernant votre santé, au cours de ces quatre dernières semaines, y a-t-il eu des moments où :
1 : En permanence | 2 : Très souvent | 3 : Souvent | 4 : Quelques fois | 5 : Rarement | 6 : Jamais
A – Vous vous êtes senti découragé par vos problèmes de santé ?
B – Vous vous êtes senti frustré par votre état de santé ?
C – Votre santé a-t-elle été un souci dans votre vie ?
D – Votre santé a-t-elle été source de découragement ?
13 – Concernant votre sommeil, au cours de ces quatre dernières semaines, y a-t-il eu des moments où ?
1 : En permanence | 2 : Très souvent | 3 : Souvent | 4 : Quelques fois | 5 : Rarement | 6 : Jamais
A – Vous vous êtes senti perturbé dans votre sommeil (crampes, contractures, un sommeil agité, une tension nerveuse) ?
B – Vous vous êtes senti reposé au réveil, le matin ?
14 – Concernant votre attention, au cours de ces quatre dernières semaines y a-t-il eu des moments où ?
1 : En permanence | 2 : Très souvent | 3 : Souvent | 4 : Quelques fois | 5 : Rarement | 6 : Jamais
A – Vous avez eu des difficultés à vous concentrer ou à réfléchir ?
B – Vous avez eu des difficultés pour garder longtemps votre attention sur une activité ?
C – Vous avez eu des troubles de mémoires ?
D – D’autres (tels que des membres de la famille ou des amis), ont noté que vous avez eu des problèmes de mémoire ou de concentration ?
15 – Les questions qui suivent portent sur votre vie sexuelle et votre satisfaction personnelle. Pour
chaque question, merci d’indiquer la réponse qui vous semble la plus appropriée.
1 : En permanence | 2 : Très souvent | 3 : Souvent | 4 : Quelques fois | 5 : Rarement | 6 : Jamais
A – Manque d’intérêt sexuel ?
B – Difficulté à obtenir une intimité, un climat confortable ?
C – Difficulté à ressentir du plaisir ?
D – Capacité à satisfaire votre partenaire ?
16 – Globalement, au cours de ces quatre dernières semaines, dans quelle mesure avez vous été satisfait de votre vie sexuelle ?
1 : très satisfaisant | 2 : assez satisfaisant | 3 : ni satisfaisant, ni insatisfait | 4 : assez insatisfait | 5 : très insatisfait.
17 – Parfois les gens recherchent d’autres personnes pour trouver une compagnie, de l’aide ou un soutien. Lorsque vous en ressentez le besoin, dans quelle mesure de telles personnes sont-elles disponibles ?
1 : En permanence | 2 : Très souvent | 3 : Souvent | 4 : Quelques fois | 5 : Rarement | 6 : Jamais
A – Quelqu’un pour vous aider dans les tâches quotidiennes en cas de maladie
B – Quelqu’un à aimer et sur qui vous pouvez compter
C – Quelqu’un avec qui vous pouvez vous détendre
D – Quelqu’un qui pourrait vous aider à résoudre un problème personnel
18 – Au cours de ces dernières semaines y-a-t-il eu des moments où les problèmes urinaires ou intestinaux vous ont gênés dans vos relations avec votre famille, amis ou connaissances ?
1 : pas du tout | 2 : un petit peu | 3 : moyennement | 4 : beaucoup | 5 : énormément
19 – Au cours de ces quatre dernières semaines, dans quelle mesure votre plaisir de vivre a-t-il été gêné par la douleur ?
1 : pas du tout | 2 : un petit peu | 3 : moyennement | 4 : beaucoup | 5 : énormément
20 – Globalement, comment évaluez-vous votre qualité de vie ?

21 – Globalement, quel terme décrit le mieux votre vie ?
1 : horrible | 2 : malheureuse | 3 : plutôt satisfaisante | 4 : partagé entre satisfaction et insatisfaction | 5 : plutôt satisfasante | 6 : heureuse | 7 : très heureuse
FIS (Fatigue Impact Scale) pour la SEP
- But : conséquences de la fatigue au cours des 4 dernières semaines
- Fichier PDF de la COFEMER : FIS
En raison de ma fatigue, au cours des quatre dernières semaines, cochez une de ces réponses en fonction des questions.
- C’est tout à fait vrai
- C’est plutôt vrai
- C’est ni vrai ni faux
- C’est plutôt faux
- C’est tout à fait faux
- J’ai été moins attentif(ve) à ce qui se passait autour de moi.
- J’ai eu l’impression de ne plus voir grand monde.
- J’ai dû diminuer ma charge de travail ou mes responsabilités.
- Je me suis senti(e) d’humeur changeante, avec des hauts et des bas.
- J’ai eu du mal à suivre très longtemps une conversation, une émission de télévision…
- Je n’ai pas pu garder les idées claires.
- J’ai été moins efficace dans mon travail (à la maison, au travail…).
- J’ai dû plus compter sur les autres dans la vie de tous les jours.
- J’ai eu des difficultés à prévoir des activités de peur de ne pouvoir les réaliser.
- J’ai été maladroit(e) ou moins précis(e) dans mes mouvement
- J’ai été distrait(e) ou étourdi(e).
- J’ai été plus irritable et plus facilement en colère.
- J’ai dû faire attention dans le choix de mes activités physiques.
- J’ai eu moins envie de faire des efforts physiques.
- J’ai eu moins envie de sortir, de voir des amis…
- J’ai eu plus de mal à faire des choses qui m’obligeaient à sortir de chez moi.
- J’ai eu du mal à faire des efforts physiques prolongés.
- J’ai eu du mal à prendre des décisions.
- Je suis peu sorti(e) pour voir la famille, les amis…
- J’ai été stressé(e) par de petites choses.
- J’ai eu moins envie de commencer quelque chose qui m’obligeait à réfléchir.
- J’ai évité les situations stressantes.
- J’avais moins de force dans les muscles.
- J’ai été mal à l’aise physiquement.
- J’ai eu du mal à faire face à des situations nouvelles.
- J’ai eu du mal à terminer des choses quand il fallait réfléchir.
- Je ne me suis pas senti(e) capable de répondre à ce qu’on attendait de moi.
- Je me suis senti(e) moins en mesure de subvenir à mes besoins matériels et à ceux de ma famille.
- J’ai eu moins d’activité sexuelle.
- J’ai eu du mal à organiser mes idées à la maison ou au travail…
- J’ai eu du mal à terminer les choses qui demandaient un effort physique.
- J’ai été gêné(e) par l’impression que je donnais aux autres.
- Je me suis senti(e) moins capable de faire face à mes émotions.
- J’ai eu l’impression d’être plus lent(e) pour réfléchir.
- J’ai eu du mal à me concentrer.
- J’ai eu des difficultés à participer pleinement aux activités familiales.
- J’ai réduit les activités qui demandaient un effort physique.
- J’ai eu besoin de me reposer plus souvent ou plus longtemps.
- Je n’ai pas été capable d’apporter à ma famille le soutien et l’affection nécessaires.
- Je me suis fait une montagne de la moindre difficulté.
- J’ai été plus gêné(e) par la chaleur.
NIHSS (National Institutes of Health Stroke Scale)
- Evaluation des différentes déficiences cliniques des AVC en phase aiguë
- Temps : 6 minutes 30 en moyenne
- Le score initial : prédiction du handicap résiduel
- Score <10 avant la 3e heure : permet d’espérer 40 % de guérisons
spontanées. - Score > 20 : exclue toute possibilité de récupération spontanée.
- Score <10 avant la 3e heure : permet d’espérer 40 % de guérisons
- Fichier PDF de la COFEMER : NIHSS
1a – Niveau de conscience
- Éveillé, réactivité vive (0)
- Non vigilant, mais réveillable par une stimulation mineure : question, ordre (1)
- Non vigilant, nécessité des stimulations répétées pour réagir, ou est inconscient et nécessite une stimulation forte et douloureuse pour obtenir un mouvement (non stéréotypé) (2)
- Réponse par seulement un réflexe moteur ou totalement réactif, flasque (3)
1b – Questions LOC : poser deux questions
Quel mois sommes-nous ? Quel âge avez-vous ? (Ne pas aider le patient)
- Répond aux deux questions correctement 0
- Ne répond correctement qu’à une seule question
- (difficulté mécanique ou linguistique non aphasique : 1) 1
- Ne répond pas correctement aux deux questions (stupeur, aphasie :2) 2
1c – Commandes LOC
Fermez ou ouvrez les yeux / Serrez les poings
- Exécute les deux ordres correctement 0
- Exécute un seul ordre sur les deux 1
- N’exécute aucun ordre 2
2 Meilleur regard (ne tester que le regard horizontal, volontaire ou réflexe)
- Normal 0
- Paralysie partielle du regard. Score attribué si regard perturbé pour 1 ou 2 yeux 1
- Déviation forcée ou paralysie totale du regard non vaincues par les méthodes oculo-céphaliques 2
3 Vision
- Absence de déficit visuel 0
- Hémianopsie partielle (ou extension visuelle) 1
- Hémianopsie complète 2
- Hémianopsie bilatérale (incluant cécité corticale et cécité totale) 3
4 Paralysie faciale
- Mobilité normale, symétrique 0
- Paralysie mineure (effacement du sillon nasogénien, asymétrie du sourire) 1
- Paralysie partielle (paralysie de la partie inférieure de la face totale ou subtotale) 2
- Paralysie complète (faciale supérieure et inférieure) 3
5 – Motricité du membre supérieur
- Pas de chute, le membre tient à 90° (ou 45°) pendant 10 secondes 0
- Chute, le membre tient à 90° (ou 45°) mais chute avant 10 secondes, sans atteindre le plan du lit ou un autre support 1
- Quelque effort contre la gravité, le membre ne peut pas atteindre ou maintenir 90° (ou 45°), tombe sur le lit mais peut faire quelque effort contre la gravité 2
- Absence d’effort contre la gravité, le membre tombe 3
- Absence de mouvement 4
6 – Motricité du membre inférieur
- Absence de chute, la jambe garde la position à 30° pendant 5 secondes 0
- Chute, la jambe tombe pendant les 5 secondes, mais sans atteindre le plan du lit 1
- Quelque effort contre la gravité, la jambe tombe sur le lit mais peut faire quelque effort contre la gravité 2
- Absence d’effort contre la gravité, la jambe tombe instantanément 3
- Absence de mouvement 4
7 – Ataxie des membres
- Absente 0
- Présente pour un membre 1
- Présente pour deux membres 2
8 – Sensibilité
- Normale 0
- Déficit sensitif discret à modéré, du côté atteint, le patient sent la piqûre moins aiguë ou faiblement ou il y a une perte de la sensibilité à la piqûre mais le patient reste conscient d’être touché 1
- Déficit sévère à total, le patient n’a pas conscience d’être touché 2
9 – Meilleur langage
- Normal, pas d’aphasie 0
- Aphasie discrète à modérée. Perte indiscutable de la fluence ou de la facilité de compréhension sans limitation significative des idées exprimées ou de la forme d’expression. Toutefois, la réduction du discours et/ou de la compréhension rend la discussion difficile à partir des seuls éléments fournis, voire impossible (mais l’examinateur peut identifier l’image désignée à partir de la réponse du patient) 1
- Aphasie sévère toute communication se fait par expression fragmentée, celui qui écoute doit faire des efforts pour déduire, interroger et deviner. Peu d’informations peuvent être échangées. L’examinateur fournit l’essentiel de la communication. Il ne parvient pas à identifier les documents présentés à partir de la réponse du patient 2
- Mutisme, aphasie globale, absence de discours utile ou de compréhension auditive 3
10 – Dysarthrie
- Normal 0
- Discret à modéré, le patient n’articule pas bien au moins quelques mots et au pire peut être compris avec quelques difficultés 1
- Sévère, le discours du patient est tellement mal articulé qu’il devient inintelligible en l’absence ou hors de proportion avec toute éventuelle dysphasie ou est mutique, anarthrique 2
11 – Extinction ou inattention (négligence)
- Absence d’anomalie 0
- Extinction ou inattention visuelle, tactile, auditive, spatiale ou personnelle à la stimulation bilatérale simultanée dans une des modalités sensorielles 1
- Hémi-inattention sévère ou hémi-inattention de plus d’une modalité sensorielle. Ne reconnaît pas sa propre main ou ne s’oriente que vers un côté de l’espace 2
12 – Fonction motrice distale
- Normale 0
- Une faible extension après 5 secondes 1
- Aucune extension volontaire après 5 secondes 2
Test de marche de 6mn (TDM6)
But : test d’effort
Contre-indications et indications d’arrêt du test
Contre-Indications
- Pathologie coronarienne instable ;
- Infarctus du myocarde dans le mois précédent ;
- Pression systolique supérieure à 180 mm Hg ;
- Pression diastolique supérieure à 100 mm Hg ;
- Arthrite ou pathologie orthopédique ou neuromusculaire limitant la déambulation ;
- Tachycardie de repos supérieure à 120 bat/min.
Indications d’arrêt du test
- Douleur thoracique ;
- Dyspnée intolérable ;
- Crampes musculaires ;
- Suées ;
- Vertiges.
Matériels
Le plus difficile est de trouver un espace de marche qui convient aux recommandations de la littérature :
espace couvert disposant d’une ligne droite de 30 mètres, sans obstacle, peu ou pas passante. Cela pour
limiter les allers-retours, un nombre important de « virages » diminue la distance parcourue ;
- Cônes (2) de demi-tour ;
- Chronomètre ;
- Chaise mobile pour suivre le sujet et permettre le repos en cas d’arrêt inopiné du test
- (à défaut des chaises placées tous les 5 mètres mais ne devant pas faire un obstacle) ;
- Oxymètre de pouls ;
- Tensiomètre ;
Pour assurer la sécurité téléphone, défibrillateur, obus d’oxygène et raccords de dispensation ;
Préalable
Le patient doit être précisément informé du déroulement du test et des objectifs avec pour exemple :
« Le but de ce test est de marcher le plus possible pendant 6 minutes sans courir.
Vous marcherez aller et retour dans ce couloir. Marcher 6 minutes, c’est long, cela va vous demander
un effort. Vous allez probablement vous sentir essoufflé et fatigué.
Vous pouvez ralentir, vous arrêter ou vous reposer si nécessaire en vous appuyant contre le mur pendant le repos, mais il faut reprendre la marche au plus vite. Vous parcourrez le couloir aller et retour en tournant autour des cônes comme ceci (faire la démonstration) et continuer à marcher.
Pendant le test, ne parlez pas, cela modifie les performances. Je vous indiquerai le temps restant toutes
les minutes de cette façon : 5 minutes, 4 minutes,… plus que 1 minute. Je vous demanderai de vous arrêter après 6 minutes.
Avant de commencer je prends votre tension et votre pouls et je le ferai également à la fin du test.
Vous pouvez commencer. »
Conditions de réalisation
- Le patient doit être habillé confortablement avec chaussage adapté à la marche ;
Il doit être bien reposé, ne pas avoir fait d’effort dans l’heure qui précède le test ;
Les paramètres de départ : tension artérielle, fréquence respiratoire, saturation et pulsations,
sont à prendre après que le patient soit resté assis pendant au moins 10 minutes devant la ligne
de départ, ces paramètres seront repris à la fin du test ; - Faire démarrer le chronométrage quand le patient commence à avancer ; Annoncer le temps écoulé
et restant sans faire d’autres encouragements, de façon standardisée : 5 minutes continuez, 4 minutes bien, 3 minutes maintenez le rythme, 2 minutes très bien, plus que 1 minute continuez je vous dirai quand vous arrêter. Annoncer la fin du test : attention 20 secondes… 10 secondes… arrêtez-vous ; Compter les allers/retours du parcours établi ; Mesurer la distance entre le dernier demi-tour et la position du patient à 6mn ; - Tension artérielle, fréquence respiratoire, saturation et pulsations, sont repris en fin de test ;
- En fin de test faire se reposer le patient, lui donner à boire. Après 10 mn de repos remesurer sa tension artérielle, fréquence respiratoire, saturation et pulsations.
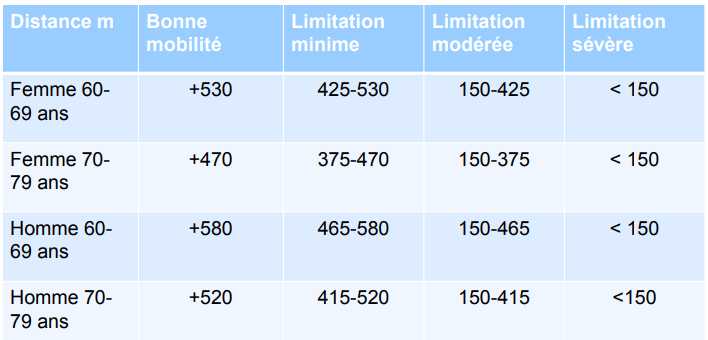
Comparaison des résultats
Les résultats sont à comparer à la distance théorique et à la limite inférieure acceptable pour un sujet
de telle taille, tel poids et tel âge.
Equation prédictive de la distance
Patients non encouragés (Equation d’Enright et Sherrill)
Homme : 7.57 x taille(cm) – 5.02 x âge – 1.76 x poids(kg) – 309 = distance théorique
Femme : 2.11 x taille(cm) – 5.78 x âge – 2.29 x poids(kg) + 667 = distance théorique
Limite inférieure = distance théorique – 153m
Il est admis que :
- + 40 m est une amélioration significative
- – 70 m est une détérioration significative
Normes
Equation prédictive de la fréquence cardiaque cible
La FC au seuil ventilatoire
Equation de Bonnet :
FC seuil = (0.75 x FC plateau) – (0.03 x D) – (0.32 x âge) + 64.4
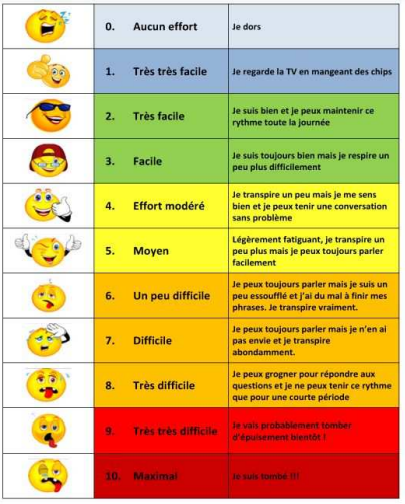
La dyspnée doit être comprise entre 5 et 6 sur l’échelle de Borg modifiée pendant le réentrainement à l’effort
Cotation de Held et Pierrot-Desseilligny
Déficience : force musculaire
Évaluation de la commande de l’hémiplégique
La force est appréciée selon une cotation de 0 à 5.
0 : absence de contraction
1 : contraction perceptible sans déplacement du segment
2 : contraction entraînant un déplacement quel que soit l’angle parcouru
3 : le déplacement peut s’effectuer contre une légère résistance
4 : le déplacement s’effectue contre une résistance plus importante
5 : le mouvement est d’une force identique au côté sain
Préciser la position du patient et le cas échéant, la position de facilitation.
Préciser si le mouvement est sélectif ou s’il y a apparition de syncinésies.
Tinetti
Objectif
Objectif : épreuve d’évaluation de performance d’équilibre (gestes de la vie quotidienne) et de la marche.
Temps : 10 minutes.
Résultat : un score inférieur à 18 est considéré comme un risque de chute.
Fichier PDF du site COFEMER : Epreuve de Tinetti
Evaluation de l’équilibre
Pour chacun des 13 tests, l’équilibre est noté (1), partiellement compensé (2), franchement anormal (3)
1 Équilibre, assis droit sur une chaise
2 Le patient se lève (si possible, sans aide des bras).
3 Équilibre debout juste après s’être levé
4 Équilibre debout, les yeux ouverts, les pieds joints
5 Équilibre debout, les yeux fermés, les pieds joints
6 Le patient effectue un tour complet sur lui même
7 Capacité à résister à 3 poussées successives en arrière, les coudes joints sur le sternum
8 Équilibre après avoir tourné la tête à droite et à gauche
9 Debout en équilibre sur une seule jambe, pendant plus de 5 secondes
10 Équilibre en hyperextension de la tête en arrière
11 Le patient essaie d’attraper un objet qui serait au plafond
12 Le patient ramasse un objet devant lui
13 Évaluation de l’équilibre lorsque le patient se rassied
Evaluation de la marche
Pour chacun des 9 paramètres étudiés, la marche est notée normale (1), ou anormale (2).
1 Début, initiation de la marche
2 Évaluation de la hauteur du pas (à droite et à gauche)
3 Évaluation de la longueur du pas (à droite et à gauche)
4 Évaluation de la symétrie du pas (entre droite et gauche)
5 Évaluation de la régularité de la marche
6 Capacité à marcher en ligne droite
7 Exécution d’un virage tout en marchant
8 Évaluation de la stabilité du tronc
9 Évaluation de l’espacement des pieds lors de la marche
Rééducation du patient cérebelleux – Théorie
Principes
- Relier les exercices en lien direct avec son indépendance fonctionnelle : apprentissage prolongé et spécifique
- Réaliser les exercices dans le silence pour favoriser la concentration du patient et en environnement protégé
- Ménager des temps de repos car la fatigue majore les troubles
- Motiver le patient en faisant remarquer ses progrès par la quantification des performances
- Lui laisser le temps de s’auto-organiser par la répétition des exercices seul
- Utiliser un grand nombre d’informations pour l’aider à mieux contrôler le mouvement : feedbacks verbaux et guidage manuel et utiliser des exercices contre résistance
- Ne pas utiliser de directivité outrancière : il est inutile de lui imposer des manières de faire car le patient tiendra compte de ses possibilités biomécaniques et physiopathologiques
- Prendre en compte les pathologies et troubles associés
Atteinte frustre
Définition
Les patients présentant une atteinte fruste peuvent marcher sans aide et sans surveillance mais présentent :
- des maladresses : perte d’équilibre, bris d’assiettes lors de la vaisselle
- une augmentation du coût énergétique lors de la marche, entraînant une fatigabilité excessive
- une lenteur dans les mouvements
- une augmentation de la demande attentionnelle
Rééducation des patients ayant une atteinte fruste
- Amélioration de l’équilibration lors de la marche, de la montée et descente des escaliers, du relevé du sol
- Amélioration des composantes de la gestuelle pour les AVQ : habillage, toilette, activités domestiques
- Pratiques d’activités de loisirs : jeux de cartes, jeux vidéo, bricolage, jardinage, jeux de ballons, etc
Principes d’apprentissage
Les 3 étapes de l’apprentissage
- La phase d’initiation (cognitive) : compréhension d’une activité (découpage de la tâche en sous-tâches)
- La phase de perfectionnement, avec mise en place de l’anticipation
- La phase d’expertise, que le patient doit maintenir en continuant de pratiquer l’activité
Les modalités de l’apprentissage moteur
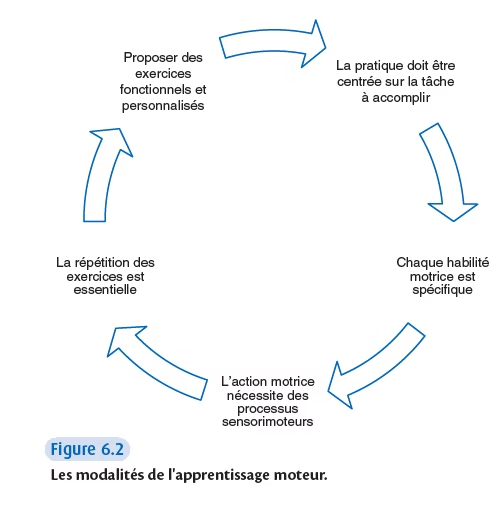
- Les exercices fonctionnels doivent constituer l’essentiel de la rééducation pour contribuer aux progrès rapides concernant les AVQ. L’approche fonctionnelle est justifiée par l’existence de mémoire gestuelle où sont stockés les actes moteurs appris, ce qui permettra leur exécution par la suite en feed-forward, ce qui augmente la maîtrise de l’action (par exemple, activité balistique : enfoncer un clou, jeter une pierre, donner un coup de poing)
- La pratique doit être centrée sur la tâche à accomplir : le patient doit utiliser son corps lors d’exercices qui améliorent directement son indépendance fonctionnelle (par exemple s’habiller). L’apprentissage de la tâche suppose de s’entraîner en quantité, ce qui améliorera la qualité. Il est impossible d’optimiser une activité sans s’y exercer
- Chaque habilité motrice est spécifique. Chaque activité fonctionnelle doit être répétée de nombreuses fois pour figurer dans la mémoire gestuelle
- L’action motrice nécessite des processus sensorimoteur. Elle se traduit par les réponses de l’organisme aux stimuli de l’environnement et des processus cognitifs : connaissance du patient sur le monde extérieur. Lors de l’apprentissage sensoriel, les exercices de reconnaissance proposés aux patient doivent porter sur des objets usuels
- La répétition des exercices est essentielle. Elle permet d’automatiser, d’améliorer les performances fonctionnelles et l’endurance, de diminuer la demande attentionnelle et le coût energétique
Exercice de marche
Premier niveau
- Marche sur tapis roulant
- Marche avec lests aux pieds ou aux mains
- Marche résistée par le MK
Niveau intermédiaire
- Marcher en faisant des petits pas
- Marcher en passant des obstacles ou en contournant des plots
- Réaliser la marche militaire
- Réaliser un arrêt franc lorsque le MK tape dans ses mains
- Marcher en slalom autour des plots
- Changer de direction soudainement ou réaliser un demi-tour
- Exercice de double-tâche : dire l’alphabet ou compter en marchant
Niveau difficile
- Marche sur une ligne
- Marcher en exécutant des ordres rapidement
- Monter puis descendre des escaliers avec appuis puis sans se tenir
- Descendre des escaliers en parlant
- Marcher avec des passages d’obstacles et arrêts burtaux
- Marcher en jouant au ballon
Exercices en balnéothérapie
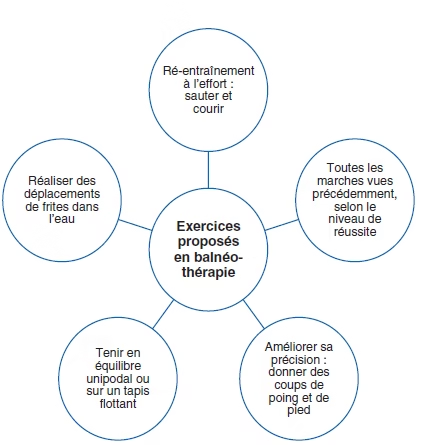
Contrôle et précision du mouvement
- Réalisation main-bouche
- Amélioration de la gestuelle avec des stabilisations rythmées : poussée lente puis relâchement lent, puis rapide/rapide, rapide/lent, pourssée lente puis relâchement brutal
- Amélioration de la coordination globale : mettre jeton dans une boîte, passer tige dans des anneaux, rattraper un ballon au rebond, etc
- Exercer main forte (prise marteau), prises fines, dissociation des 2 prises, travail d’écriture
Rééducation de patients ayant une atteinte intermédiaire
- Contrôle de la posture et de la marche
- Contrôle de la précision du mouvement
- Loisir et ré-entrainement à l’effort
Réentrainement à l’effort et activité de loisir
- Fléchette, frisbee
- Peinture, dessin
- Gymnastique chinoise
Rééducation de patients ayant une atteinte profondes
- Entretien de la marche ou acquisition d’autonomie au FR
- Maintien de l’autonomie gestuelle
- Prévention des complications
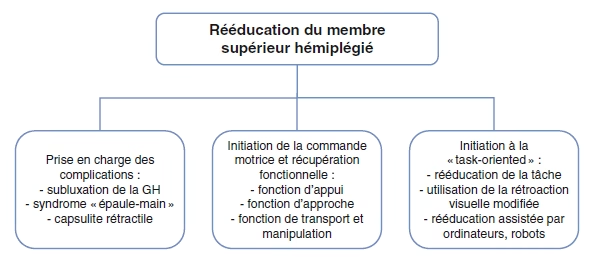
Rééducation du patient hémiplégique
Prise en charge selon les phases
Phase aigue (USINV)
- vérifier prescription médicale : RSL oui/non / type AVC
- constantes : PA / FC / Sat → si stable = on poursuit / si chute = arrêt
- prévenir complications alitement : installation MS, changement posture, appuis, risque escarre + myopathie
- phase flasque : ROT abolis → pas de spasticité → PEC douce
- stimulation précoce plasticité : imagerie motrice (MS et MI), auto-exercices guidés dans lit (lever/élévation MS, flexion hanche, extension genou)
- début thérapie miroir si compréhension OK
- Attention subluxation épaule
- gestion héminégligence : environnement organisé côté négligé + se placer du côté négligé + guider orientation tête/œil
- vigilance dysphagie : eau gazeuse privilégiée
- Surveillance des signes attentionnels : ouverture des yeux, réactions, pâleur, transpiration
- Respect de la fatigue et de la progressivité de la PES
- Surveillance régulière de l’évolution motrice, sensitive, cognitif et dysphasique
- Maximiser le travail fonctionnel, contre résistance, spécifique à la tâche et auto-exercice
- En fin d’intervention : penser à la sonnette !
Phase subaigue
- travail transfert spécifique (tâche orienté) : lit -> assis -> fauteuil (pivot assisté)
- équilibre bipodal guidé puis sécurisé → objectif = augmenter temps d’appui
- équilibre unipodal phase objectif chiffré “tenir 30 sec”
- travail de redressement + coordination MS/MI (passage assis au bord de lit / passage assis-debout)
- marche : rolator sous surveillance → progression distance puis objectif canne tripode en 2 semaines
- schéma marche : correction recurvatum genou / déficit ext hanche / déficit DF cheville (releveur si besoin)
- MS : mobilisation active aidée + imagerie motrice + auto-exercice MS patho avec MS sain + travail prise globale (ex : tenir objet sans le lâcher)
- Tests (exemples) : Held & Pierrot-Dessiligny → score moteur (objectif +3 pts / 3 semaines), Ashworth, Tardieu, TM10 (test 10m) → vitesse de marche (ex 0,7m/s), EPA, EPD, Box and block
Phase chronique
- continué objectifs SSR
- auto-rééducation programmée (home program) → carnet de suivi
- aérobie : marche en extérieur / tapis / vélo → progressivité charge + volume
- renforcement MS/MI contre résistance (2 à 3/j semaine) → intensification
- spasticité si toxine : après injection → étirements quotidiens + travail des antagonistes
- objectifs = retour rôle social, autonomie domicile, autonomie courses
Rééducation en phase de récupération
Evaluation des capacités fonctionnelles :
- Stimulation de la motricité et de l’équilibre postural
- Acquisition d’indépendance fonctionnelle
- Prévention des complications
- Réadaptation à l’effort
- Education thérapeutique
Permet :
- Elaboration d’objectifs concrets pour la motivation (rééducation à long terme)
- Pas de renforcement musculaire à proprement parler : ne pas rechercher des performances mais conserver l’extensibilité et la force musculaire dans des buts fonctionnelles
- Les exercices doivent montrer un intérêt fonctionnel et cibler les difficultés du patient
- Prévoir de nombreux endroits pour s’asseoir et sécuriser les exercices
- Surveiller l’augmentation de la spasticité (infection urinaire)
Donc :
- Proposer des aides technique
- Privilégier les exercices fonctionnels visant à améliorer les transferts, la marche, l’équilibre debout et assis
- Les moyens de prévention des complications sont identiques à ceux en phase initiale
Rééducation et neuroplasticité
Plasticité : sous l’effet de l’expérience et la contrainte de l’environnement, les connexions neuronales se modifient et de nouvelles se créent. Ce phénomène donne au cerveau la possibilité de modifier un comportement en réorganisation des systèmes neuronaux.
Lorsque le cerveau est lésé, il y a une réorganisation fonctionnelle adaptative : des stratégies de compensations et d’adaptations se mettent en place parallèlement à la substitution. C’est sur ces stratégies que va jouer la rééducation par le mouvement.
Le MK va tenter d’orienter la plasticité naturelle du cerveau par le biais d’exercices thérapeutiques adaptés aux besoins individuels du patient.
- le travail en intensité : les résultats fonctionnels de la rééducation sont améliorés lorsque l’intensité et la durée des exercices sont augmentées, sans dépasser 2 heures
le travail en répétition du geste en favorise l’apprentissage. L’entraînement en quantité améliorera la qualité de la tâche effectuée. Ce principe s’applique évidemment à la marche, comme l’a développé Hesse avec le Gait-trainer - le travail en « tâche orientée » : comme expliqué précédemment, c’est l’apprentissage d’une tâche précise à visée fonctionnelle qui va permettre d’optimiser l’efficacité de la rééducation
Rééducation de la NSU
Le MK doit prendre en compte l’intrication de la NSU et des troubles moteurs qui influe sur la performance du patient. Il s’agit d’un travail d’orientation de l’attention du patient sur le corps et l’espace gauche, en utilisant le mouvement et les techniques de guidage.
Les principes techniques qui peuvent être utilisés par le MK sont les suivantes :
- au cours des mobilisations, le MK décrit d’abord au patient ce qu’il fait puis lui demande de le faire
- le MK doit utiliser un maximum de stimuli du côté gauche
- le MK offre au patient des appuis en termes de guidage à gauche
- le MK utilise la rotation du tronc pas l’épaule et non par le coude
- le MK ne sature pas le patient d’informations au cours des exercices
- le MK doit insister sur le transfert de poids du corps vers la gauche devant un miroir en veillant au maintien postural du tronc
- le MK peut demander au patient d’attraper des objets situés à sa droite puis les emmener sur sa gauche puis il va les proposer sur sa gauche
- en position genou dressés, le MK va guider pour le passage en petite sirène à droite avec rotation de la tête automatique vers la gauche puis passage vers la gauche
- lors du assis-debout, le MK se place du côté gauche et non devant le patient pour éviter la rétropulsion du tronc
- Souvent associées à ce troubles, l’asonognosie et l’asonodiaphorie imposent aussi de renforcer les informations données au patient sur son état et l’existence des troubles liés à sa pathologie
Prise en charge rééducative de la spasticité
- Renforcement musculaire : n’augmente pas la spasticité
- Mouvements passifs répétés de 30mn : induit une réponse au niveau de la représentation corticale du muscle sous l’effet des inductions proprioceptives
Stimulation des récepteurs sensoriels
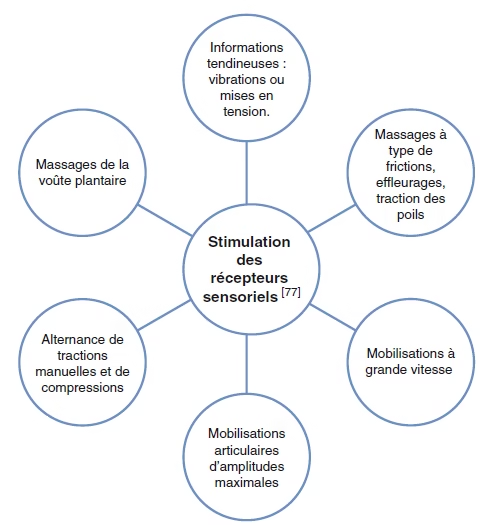
- Stimulation de la stabilisation du tronc : position sphynx, mise au fauteuil
- Initiation de la commande du MI en DD, DV
- Initiation de la commande du MS : mobilisation scapulo-thoracique, mobilisation chaîne ouverte, en appui (épaule sur coude, coude sur main)
- Initiation à la dissociation des ceintures
- Rééquilibration des appuis : prise de conscience du déficit d’appui côté hémiplégique par appui sur le bassin
- Passage assis debout, amélioration de l’équilibre debout
Les défauts de la marche du patient hémiplégique
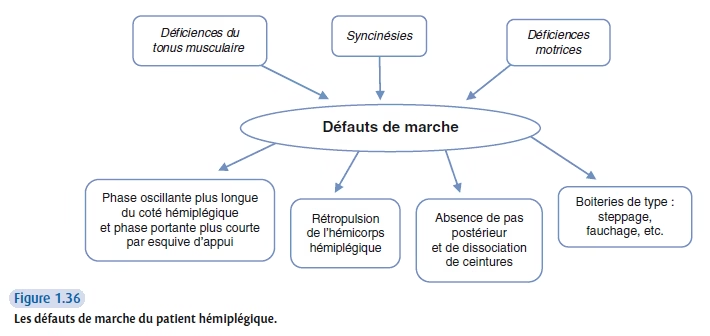
Correction ou non de la marche ?

Amélioration du schéma de marche
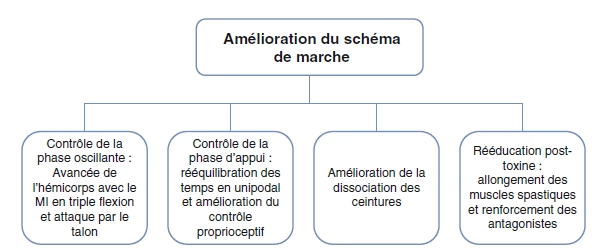
Contrôle de la phase d’appui : tenue unipodal (combat de genou), pont fessier unipodal, fente avec contrôle du genou (sur talon, plante du pied, métatarsien, orteil), contrôle du genou sur skate (extension et flexion de hanche sur skate)
Rééducation du MS