Prise en charge selon les phases
Phase aigue (USINV)
- vérifier prescription médicale : RSL oui/non / type AVC
- constantes : PA / FC / Sat → si stable = on poursuit / si chute = arrêt
- prévenir complications alitement : installation MS, changement posture, appuis, risque escarre + myopathie
- phase flasque : ROT abolis → pas de spasticité → PEC douce
- stimulation précoce plasticité : imagerie motrice (MS et MI), auto-exercices guidés dans lit (lever/élévation MS, flexion hanche, extension genou)
- début thérapie miroir si compréhension OK
- Attention subluxation épaule
- gestion héminégligence : environnement organisé côté négligé + se placer du côté négligé + guider orientation tête/œil
- vigilance dysphagie : eau gazeuse privilégiée
- Surveillance des signes attentionnels : ouverture des yeux, réactions, pâleur, transpiration
- Respect de la fatigue et de la progressivité de la PES
- Surveillance régulière de l’évolution motrice, sensitive, cognitif et dysphasique
- Maximiser le travail fonctionnel, contre résistance, spécifique à la tâche et auto-exercice
- En fin d’intervention : penser à la sonnette !
Phase subaigue
- travail transfert spécifique (tâche orienté) : lit -> assis -> fauteuil (pivot assisté)
- équilibre bipodal guidé puis sécurisé → objectif = augmenter temps d’appui
- équilibre unipodal phase objectif chiffré “tenir 30 sec”
- travail de redressement + coordination MS/MI (passage assis au bord de lit / passage assis-debout)
- marche : rolator sous surveillance → progression distance puis objectif canne tripode en 2 semaines
- schéma marche : correction recurvatum genou / déficit ext hanche / déficit DF cheville (releveur si besoin)
- MS : mobilisation active aidée + imagerie motrice + auto-exercice MS patho avec MS sain + travail prise globale (ex : tenir objet sans le lâcher)
- Tests (exemples) : Held & Pierrot-Dessiligny → score moteur (objectif +3 pts / 3 semaines), Ashworth, Tardieu, TM10 (test 10m) → vitesse de marche (ex 0,7m/s), EPA, EPD, Box and block
Phase chronique
- continué objectifs SSR
- auto-rééducation programmée (home program) → carnet de suivi
- aérobie : marche en extérieur / tapis / vélo → progressivité charge + volume
- renforcement MS/MI contre résistance (2 à 3/j semaine) → intensification
- spasticité si toxine : après injection → étirements quotidiens + travail des antagonistes
- objectifs = retour rôle social, autonomie domicile, autonomie courses
Rééducation en phase de récupération
Evaluation des capacités fonctionnelles :
- Stimulation de la motricité et de l’équilibre postural
- Acquisition d’indépendance fonctionnelle
- Prévention des complications
- Réadaptation à l’effort
- Education thérapeutique
Permet :
- Elaboration d’objectifs concrets pour la motivation (rééducation à long terme)
- Pas de renforcement musculaire à proprement parler : ne pas rechercher des performances mais conserver l’extensibilité et la force musculaire dans des buts fonctionnelles
- Les exercices doivent montrer un intérêt fonctionnel et cibler les difficultés du patient
- Prévoir de nombreux endroits pour s’asseoir et sécuriser les exercices
- Surveiller l’augmentation de la spasticité (infection urinaire)
Donc :
- Proposer des aides technique
- Privilégier les exercices fonctionnels visant à améliorer les transferts, la marche, l’équilibre debout et assis
- Les moyens de prévention des complications sont identiques à ceux en phase initiale
Rééducation et neuroplasticité
Plasticité : sous l’effet de l’expérience et la contrainte de l’environnement, les connexions neuronales se modifient et de nouvelles se créent. Ce phénomène donne au cerveau la possibilité de modifier un comportement en réorganisation des systèmes neuronaux.
Lorsque le cerveau est lésé, il y a une réorganisation fonctionnelle adaptative : des stratégies de compensations et d’adaptations se mettent en place parallèlement à la substitution. C’est sur ces stratégies que va jouer la rééducation par le mouvement.
Le MK va tenter d’orienter la plasticité naturelle du cerveau par le biais d’exercices thérapeutiques adaptés aux besoins individuels du patient.
- le travail en intensité : les résultats fonctionnels de la rééducation sont améliorés lorsque l’intensité et la durée des exercices sont augmentées, sans dépasser 2 heures
le travail en répétition du geste en favorise l’apprentissage. L’entraînement en quantité améliorera la qualité de la tâche effectuée. Ce principe s’applique évidemment à la marche, comme l’a développé Hesse avec le Gait-trainer - le travail en « tâche orientée » : comme expliqué précédemment, c’est l’apprentissage d’une tâche précise à visée fonctionnelle qui va permettre d’optimiser l’efficacité de la rééducation
Rééducation de la NSU
Le MK doit prendre en compte l’intrication de la NSU et des troubles moteurs qui influe sur la performance du patient. Il s’agit d’un travail d’orientation de l’attention du patient sur le corps et l’espace gauche, en utilisant le mouvement et les techniques de guidage.
Les principes techniques qui peuvent être utilisés par le MK sont les suivantes :
- au cours des mobilisations, le MK décrit d’abord au patient ce qu’il fait puis lui demande de le faire
- le MK doit utiliser un maximum de stimuli du côté gauche
- le MK offre au patient des appuis en termes de guidage à gauche
- le MK utilise la rotation du tronc pas l’épaule et non par le coude
- le MK ne sature pas le patient d’informations au cours des exercices
- le MK doit insister sur le transfert de poids du corps vers la gauche devant un miroir en veillant au maintien postural du tronc
- le MK peut demander au patient d’attraper des objets situés à sa droite puis les emmener sur sa gauche puis il va les proposer sur sa gauche
- en position genou dressés, le MK va guider pour le passage en petite sirène à droite avec rotation de la tête automatique vers la gauche puis passage vers la gauche
- lors du assis-debout, le MK se place du côté gauche et non devant le patient pour éviter la rétropulsion du tronc
- Souvent associées à ce troubles, l’asonognosie et l’asonodiaphorie imposent aussi de renforcer les informations données au patient sur son état et l’existence des troubles liés à sa pathologie
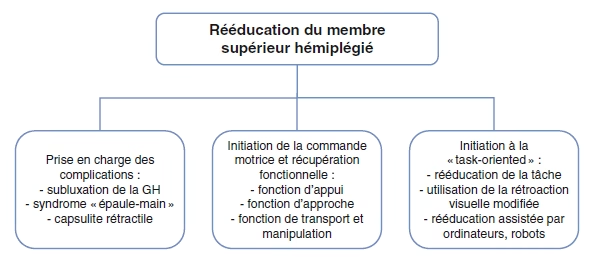
Prise en charge rééducative de la spasticité
- Renforcement musculaire : n’augmente pas la spasticité
- Mouvements passifs répétés de 30mn : induit une réponse au niveau de la représentation corticale du muscle sous l’effet des inductions proprioceptives
Stimulation des récepteurs sensoriels
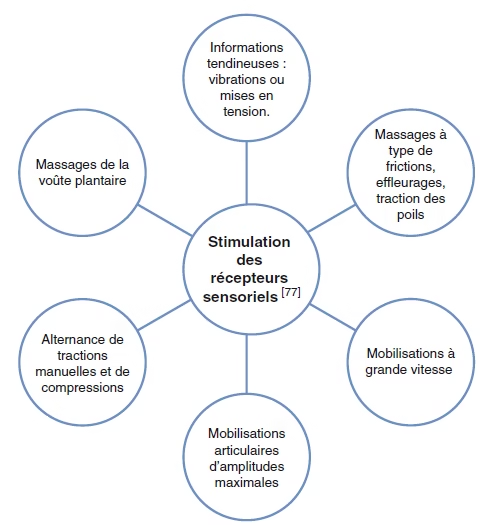
- Stimulation de la stabilisation du tronc : position sphynx, mise au fauteuil
- Initiation de la commande du MI en DD, DV
- Initiation de la commande du MS : mobilisation scapulo-thoracique, mobilisation chaîne ouverte, en appui (épaule sur coude, coude sur main)
- Initiation à la dissociation des ceintures
- Rééquilibration des appuis : prise de conscience du déficit d’appui côté hémiplégique par appui sur le bassin
- Passage assis debout, amélioration de l’équilibre debout
Les défauts de la marche du patient hémiplégique
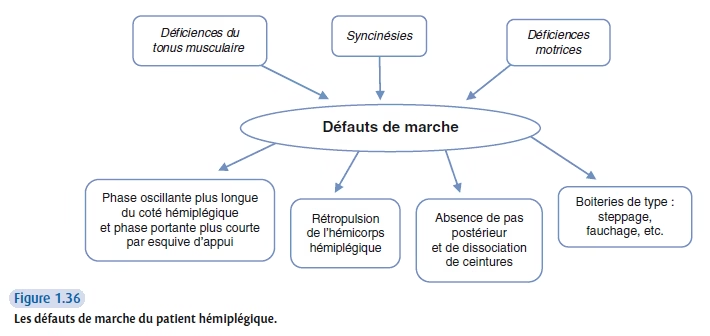
Correction ou non de la marche ?

Amélioration du schéma de marche
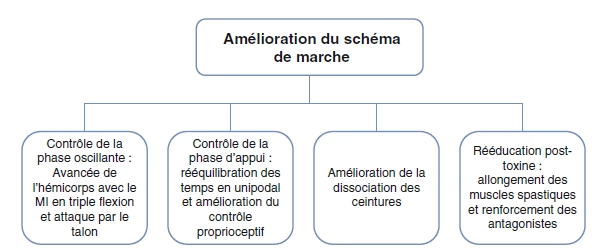
Contrôle de la phase d’appui : tenue unipodal (combat de genou), pont fessier unipodal, fente avec contrôle du genou (sur talon, plante du pied, métatarsien, orteil), contrôle du genou sur skate (extension et flexion de hanche sur skate)
Rééducation du MS