Introduction
Définition
L’épaule, articulation du corps humain, possède la plus grande amplitude de mouvement et nécessite donc un équilibre délicat entre stabilité et mobilité. L’articulation glénohumérale présente deux principales catégories d’instabilité : macro-instabilité et micro-instabilité.
- La macro-instabilité peut être traumatique ou atraumatique, avec une luxation antérieure ou postérieure de la tête humérale.
- La micro-instabilité relève de l’instabilité acquise, plus large, survenant dans une épaule sursollicitée par des contraintes articulaires répétées.
- L’instabilité traumatique antérieure est la plus fréquente et une lésion relativement courante chez les jeunes et les sportifs. 1
L’instabilité de l’épaule correspond à la séparation de la tête humérale de la fosse glénoïde. L’objectif de la rééducation est de rétablir la mobilité, la force et le fonctionnement sans douleur.
Les composantes de l’instabilité
- Les patient peuvent ressentir des symptômes sans instabilité
- Ils peuvent être hyperlaxe en étant asymptomatique
- Ils peuvent présenter une subluxation de l’épaule sans symptômes
Par conséquent, pour que la définition de l’instabilité soit remplie, les patients doivent ressentir une gêne et une sensation de relâchement, de glissement ou de déboîtement de l’épaule 2
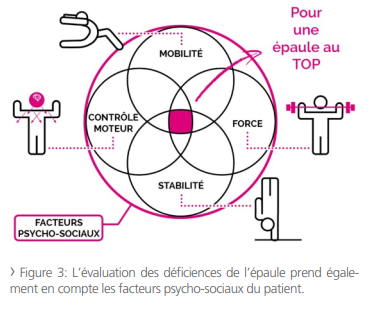
Les facteurs d’un fonctionnement optimal de l’épaule
Une épaule optimale dépend de l’intrication interdépendante de plusieurs facteurs :
- Mobilité
- Force
- Stabilité
- Contrôle moteur
- Facteurs psycho-sociaux 3
Différence entre laxité et instabilité
Laxité
- Asymptomatique
- Physiologique
- Congénitale ou acquise
- Laxité ligamentaire généralisée (syndrome d’Ehler-Danlos) diagnostiqué par le score de Beighton
- Peut dépendre du genre, développement musculaire, facteurs génétiques, âge…
Instabilité
- Symptomatique (douleurs, faiblesse…)
- Mouvement anormal de l’épaule menant à la douleur, la subluxation, la luxation
- Acquise
- Déficit des éléments stabilisateurs actifs et/ou passifs de la GH
- Unidirectionnelle, multidirectionnelle
Laxité et instabilité = excès de translation de la tête humérale sur la glène
Patho-mécanisme de l’instabilité d’épaule
2 mécanismes principaux conduisant à l’instabilité d’épaule
- un épisode traumatique franc (chute sur le bras)
- une répétition de microtraumatismes (souvent dans les sports au-dessus de la tête)
Pour une apparition des symptômes, il faut une perturbation structurelle et/ou non-structurelle
Perturbation structurelle
Atteinte de la coiffe des rotateurs, du complexe capsulo-labral, de la congruence osseuse
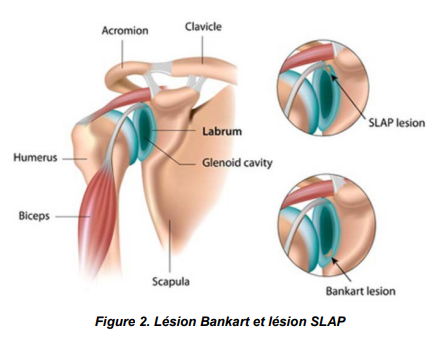
- Lésion du labrum antérieur (Lésion de Bankart) avec détachement du ligament gléno-huméral inférieur
- La lésion « Bankart inversée » : luxations postérieures avec lésion du labrum postérieur
- La lésion SLAP (Superior Labrum Anterior and Posterior) : lésion du labrum supérieur qui emporte l’insertion du long biceps.
Perturbation non-structurelle
Altération du système nerveux (central ou périphérique) : instabilité sans événement traumatique
- Contexte de laxité
- Contrôle musculaire non-efficient
- Hyperlaxité (généralisée ou congénitale)
- Pathologies neurologiques
- Facteurs psychologiques et/ou émotionnels (anxiété, stress, facteurs cognitifs)
Défaut d’activation musculaire
Il fait potentiellement suite à une douleur, un dérangement interne (e.g. labrum), une fatigue musculaire, un déséquilibre de tension musculaires, une altération de mécanisme due à un déficit en rotation interne gléno-humérale, ou une compensation pathologique due à l’instabilité chronique. Ce défaut d’activation musculaire peut aussi survenir dans le cadre d’une instabilité traumatique ayant nécessité une immobilisation et donc une faiblesse musculaire. Il se traduit généralement par l’inhibition des muscles subscapulaires, supra-épineux, dentelé antérieur et trapèze inférieur, ainsi qu’une augmentation de recrutement des muscles grand dorsal, grand et petit pectoral.
L’augmentation anormale de l’activité du grand pectoral cause une translation antérieure de la tête humérale, pouvant aller jusqu’à produire une luxation antérieure. Le deltoïde est un stabilisateur inférieur majeur. Sa fonction est d’autant plus importante lorsque l’épaule devient instable. Par conséquent, lorsque le grand pectoral et le grand dorsal déséquilibrent le complexe en faveur d’une translation antérieure, le deltoïde postérieur va tenter de compenser ce déséquilibre. Parfois, cette suractivation occasionne une instabilité postérieure.
Déficit de contrôle musculaire et dyskinésies de la scapula
Les instabilités gléno-humérale ont initialement des altérations de position des scapulas ou
des dyskinésies scapulaires. Le schéma de contraction induit une protraction de la scapula (augmentation de la sonnette médiale, de l’abduction et du tilt antérieur de la scapula) lors de l’élévation de l’épaule. Ceci a pour conséquences de diminuer la compression de la tête humérale et favoriser l’instabilité.
En effet, une position anormale de la scapula due à un contrôle musculaire pathologique a, possiblement, des répercussions sur les structures passives de l’articulation gléno-humérale, telle qu’une augmentation de charge sur les ligaments ou une compression plus importante du labrum.
Les classifications
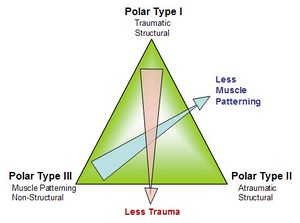
La classification de Stanmore
- L’instabilité de l’épaule peut être due à des facteurs à la fois structurels et non structurels. La classification, et par conséquent la prise en charge, doit tenir compte de ces facteurs pour garantir une stabilité fonctionnelle.
- 3 types d’instabilité de l’épaule sont proposées, prenant en compte les composantes structurelles et non structurelles et soulignant le continuum entre les pathologies.
- Les causes structurelles peuvent être traitées chirurgicalement, tandis que les causes non structurelles, telles qu’une altération du contrôle neuromusculaire au sein de la coiffe des rotateurs, doivent être abordées de manière conservatrice. 4
- Type I (Instabilité structurelle)
- Type II (instabilité atraumatique)
- Type III (dysfonctionnement neurologique ou schéma musculaire)
Classification FEDs
- F = fréquence : Unique : 1 épisode / Occasionnel : 2-5 épisodes / Fréquent : > 5 épisodes
- E = étiologie : Traumatique / Atraumatique
- D = direction : Antérieure / Postérieure / Inférieure
- S = sévérité- Subluxation (garde encore un contact articulaire) / Luxation (plus de contact articulaire)
Luxation antérieure
Épidémiologie
- Age entre 20 et 30 ans, pic en fin d’adolescence
- Subluxation antérieure : 80%- Traumatisme (95%)
- Jeunes athlètes et population active : 18x + de chance
- H > F
- Récidive : si 1ère luxation en dessous de 20 ans, il y a 80 à 100% de risque d’avoir un second épisode dans les 2 années à venir
Mécanisme lésionnel
- ABD-RE contrée/forcée
- Choc direct avec une chute sur le bras
- Force postérieure de l’humérus
Lésions associées
- Lésion de Bankart = lésion du labrum et de la capsule
- Lésion osseuse : « encoche de Malgaigne »
Diagnostic
Imagerie
- Radio : confirmer la réduction / voir les lésions associées
- Arthroscanner : permet d’opacifier la cavité articulaire / Met en évidence une fissure profonde ou désinsertion complète du bourrelet glénoïdien
- IRM : met en évidence l’état de la CDR
Tests
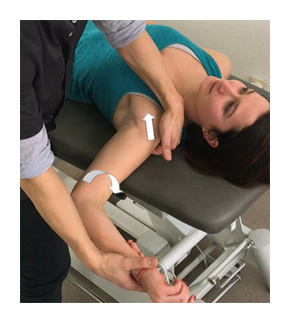
Test de recentrage (« Jobe’s relocation test ») : patient en décubitus dorsal, bras en R3 avec tête humérale poussée antérieurement (position du test d’appréhension antérieure). Si cette position reproduit la douleur, le MK applique une poussée de la tête humérale postérieurement. Le test est positif si cette poussée soulage les symptômes du patient.
Traitements
Chirurgie
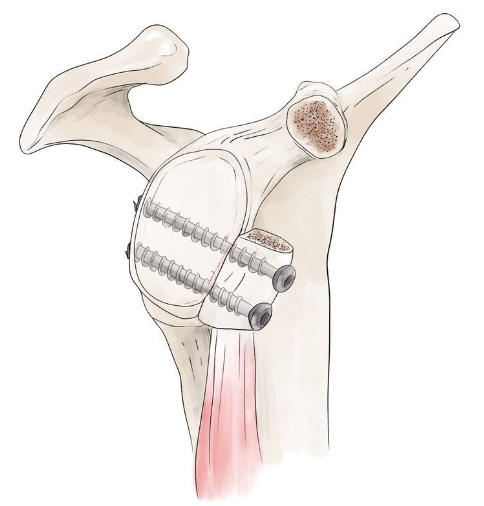
Chirurgie de Latarjet
Consiste à prélever le processus coracoïde et le déplacer près de la glène pour créer une butée osseuse. Chirurgie permet :
- Triple verrouillage
- Augmentation de la surface articulaire par la pose du prélèvement de la coracoïde affleurante à la glène
- Le tendon conjoint du court brachial et coraco-brachial qui vient crocheter la tête humérale en avant pourf ormer une ceinture de sécurité dans la position d’ABD et RE à 90°
- Renfort antérieur par le ligament coraco-acromial
- Taux de récidive faible : 0% à 9,6%, mais reprise très difficile
- Complications possibles : douleurs, lyse de la butée, pseudarthrose
Chirurgie de Bankart
- Réparation anatomique : coudre le labrum à la glène
- Taux récidive : 6,3%-35,3%
- FDR de récidive : fracture de la glène.
Rééducation
Instabilité non opérée
Principes
- Réduire les douleurs
- Normaliser la cinématique articulaire
- Restaurer la stabilité de l’épaule : coaptation de la GH + scapula
- Reprogrammer le complexe neuro-musculaire de l’épaule
- Retrouver confiance de son épaule.
Protocole Watson
- Développé plus spécifiquement pour l’instabilité multidirectionnelle d’épaule 5 caractérisée par un mauvais positionnement de la scapula sur toute l’amplitude du mouvement et une altération du schéma musculaire
- Principe : renforcement des muscles de l’omoplate et de la coiffe des rotateurs compense le manque de stabilité passive et contribue au contrôle actif de l’épaule.
- Le programme Watson repose principalement sur la rééducation et le maintien d’un bon contrôle des omoplates et de la main, à travers six étapes. La position corrective qui améliore le plus les symptômes du patient est celle qui est réapprise et adoptée tout au long du programme Watson.
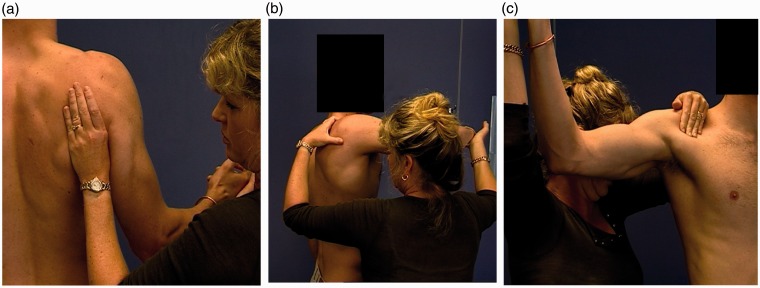
- Correction de la scapula et/ou de la tête humérale. La correction scapulaire est réalisée en soutenant l’omoplate du patient sous l’aisselle, soit pendant l’amplitude des mouvements, soit lors d’un test de force isométrique
- a) la scapula lors d’une RL en R1
- b) Correction postéro-antérieure de la tête humérale lors de la flexion
- c) Correction antéro-postérieure de la tête humérale lors d’une RL résistée en R3
Les 6 étapes
- Etape 1
- phase de la scapula
- But : développer la stabilité de la scapula pour centrer la tête humérale
- Exercices
- Abduction à 20-30°. Atteindre 3 x 20 répétition contre résistance 1kg
- Exercices à maîtriser avant de passer à la phase suivante
- phase de l’arc du mouvement
- Abduction dans une amplitude de 45°
- Extension, RM et RL en isométrique puis isotonique contre résistance
- phase de la scapula
- Etape 2 : développement de la musculature postérieure
- But : prévenir une translation postérieure de la tête humérale
- Exercices
- RL et renfo du deltoïde postérieur
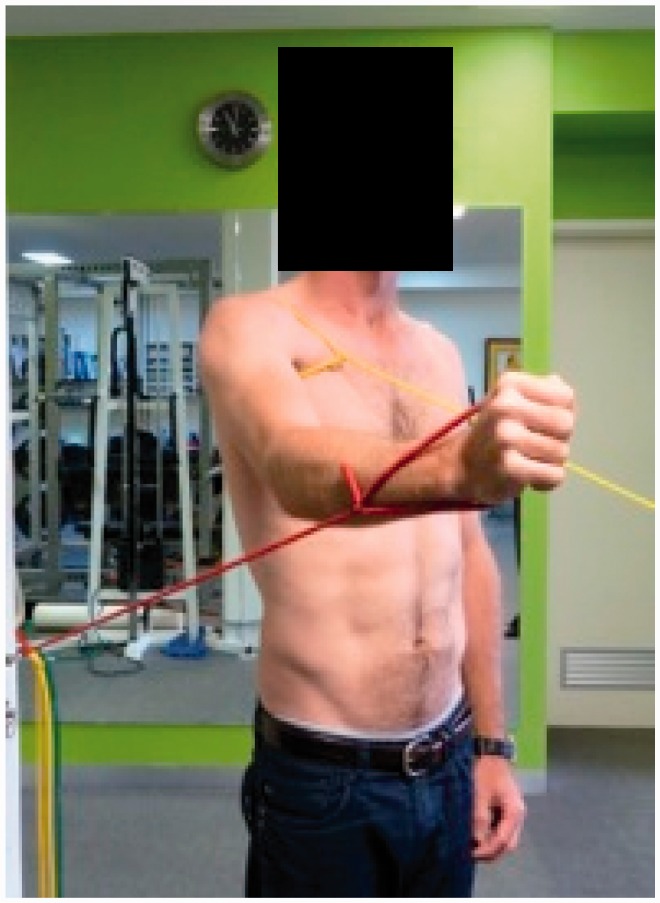
- Etape 3 : contrôle de la flexion de 0° à 45° d’élévation, renfo du dentelé ant
- Phase de la scapula : contrôle dans le plan sagittal
- Phase arc du mouvement : contrôle dans le plan sagittal
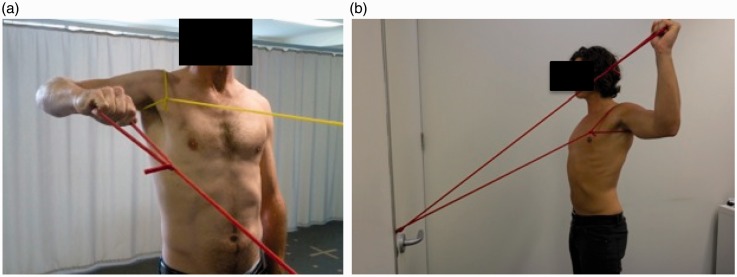
- Etape 4 : contrôle des plans sagittal et coronal de 45° à 90° d’élévation
- Phase de la scapula : contrôle de la scapula jusqu’à 90° d’abduction
- Phase arc du mouvement : contrôle de mouvement à 90° d’abd
- Etape 5 : force des muscles deltoïdes postérieur, moyen et antérieur
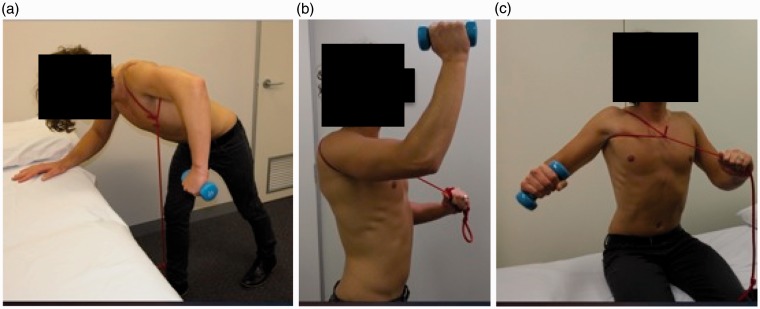
- Etape 6
- Arc de contrôle de mouvement > 90° Abd/flexion
- Entraînement partiel à la fonction et à l’intégration dans les tâches sportives/fonctionnelles
Protocole Rockwood
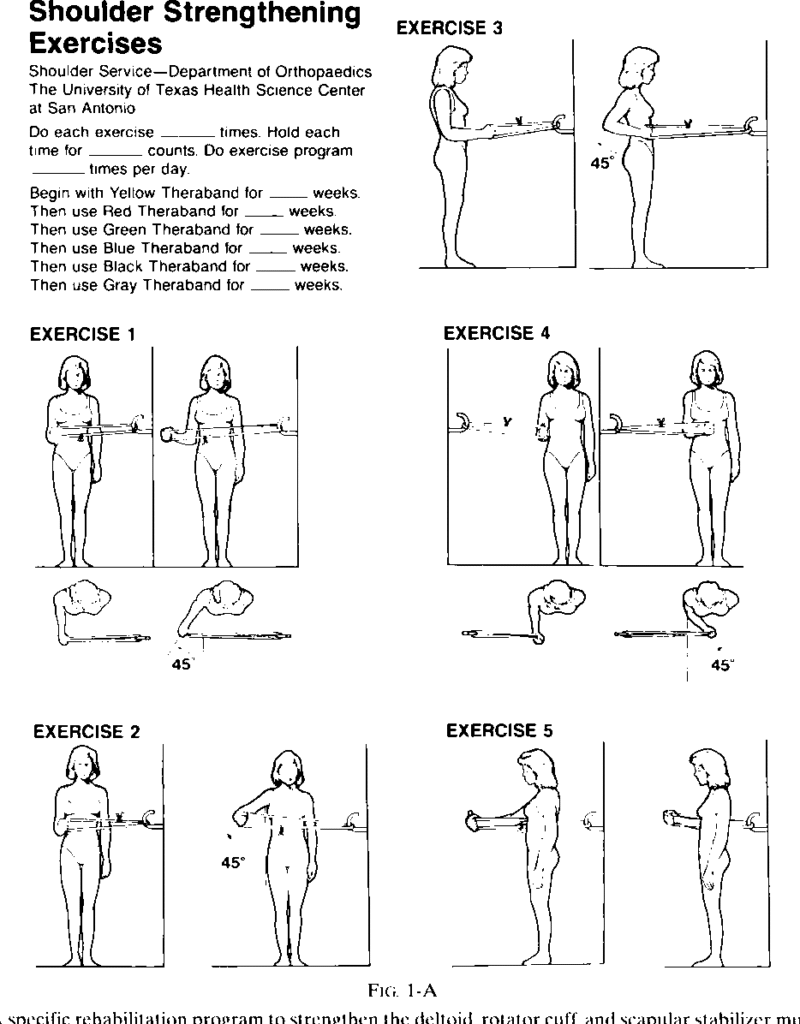
Exercices de renforcement de la coiffe des rotateurs
Exercices à faire sans douleur
- Etirement croisé du bras : 5 x 30s
- Chair push-up
- Wall Push-up
- Shoulder shrugs contre résistance élastique
- Scapula adduction contre résistance
- Extension d’épaule contre résistance
- Elévation d’épaule contre résistance
- Abduction
- Rotation médiale
- Rotation latérale
Rééducation après Latarjet
- Phase 1 : Protection < 3-4S
- Phase 2 : Endurance S4 à S6
- Phase 3 : Renforcement S6 à S12-15
- Phase 4 : Puissance S12-15
- Phase 5 : Retour au sport
Lors de la rééducation, plusieurs approches réalisables :
- rééducation en chaine cinétique avec intégration des membres inférieurs
- renforcement des muscles de la coiffe des rotateurs et le travail de leur action de préréglage, souvent perdue ou diminuée dans l’épaule instable (ces muscles servant à comprimer la tête humérale contre la glène lors du mouvement pour plus de stabilité)
- travail proprioceptif
Bibliographie
- Imaging of shoulder instability ↩︎
- J. Kuhne, A new classification system for shoulder instability ↩︎
- Les tests orthopédiques de l’épaule : validité et utilité dans le cadre du raisonnement clinique
en physiothérapie, F. Sour ↩︎ - Rehabilitation for shoulder instability, A.Jaggi ↩︎
- L. Watson, The treatment of multidirectional instability of the shoulder with a rehabilitation program: Part 1 ↩︎