Télécharger le liste des exercices : Evidence-Based Exercises for Ataxia
Ataxie cerebelleuse
Rééducation ataxie cérebelleuse – améliorer l’équilibre
10 Best exerices to improve ataxia and balance
Par Balance Builders by Doug Weiss
- Appui unipodal avec et sans appui
- Marche arrière proche du mur
- Squat sur fauteuil surélevée (assis-debout)
- Flexion de genou debout (hamstring curl) : maintenir 1 seconde en haut, 20 répétitions
- Marche en tandem 3 pas puis demi-tour avec appui puis sans appui
- Pas latéral au-dessus d’un obstacle. Objectif : 3 aller-retour sans appui
- Steps up : monter et descendre d’un step. Objectif : monter et descendre 10 fois de chaque jambe sans appui
- Transfert de poids (weight shift) : pieds écartés, le pied gauche vient toucher la cheville droite. Puis alterner de façon rythmique, comme un pas de danse. Objectif : 30 secondes en rythme sans se tenir par exemple
- Toe tap : tapoter avec le pied sur un step placé devant et ramener le pied à la position initiale et alterner. Objectif : 30 secondes en rythme sans se tenir par exemple
- Step up en marche arrière
Rééducation ataxie cerebelleuse – Rééducation de la marche et vestibulaire
Gait Exercises Variations | Vestibular Rehab with Firat Kesgin
Par Physiotutors
Marche et rotation
Marcher derrière le patient et dire dire « ballon à droite » pour le patient récupère le ballon à droite.
Le patient marche avec le ballon. Le MK dira « ballon à gauche » pour que le patient lui rende à sa gauche



Ramasser le ballon durant la marche et le renvoyer au MK


Rééducation vestibulaire
Faire un tour complet tous les 4 pas
Parcours d’obstacle
Avec consigne (tourner la tête, tour entier du corps, récupérer le ballon à gauche ou à droite)
Avec mélange des consignes : ramasser la balle, tour entier, etc

Rééducation ataxie cérebelleuse – Equilibre et coordination
Cerebellar Ataxia Exercises
Par Johns Hopkins Medicine
Position assise
Lever un genou et toucher avec la main opposée de façon alternée pendant 1mn par exemple

Au sol : lever le genou et reposer le pied au sol lentement. Imaginer qu’il y a un oeuf que vous ne devez pas casser.
Niveau 2 : lever le bras opposé en même temps que le genou
Niveau 3 : en pont fessier

Allongé sur un rouleau de massage, pieds au sol.
Niveau 1 : rester allongé sans perdre l’équilibre
Niveau 2 : ajouter des levés de bras alternatifs
Niveau 3 : lever le talon du côté opposé au bras qui s’élève

Position 4 pattes
Niveau 1 : lever un bras alternativement
Niveau 2 : lever une jambe tendue alternativement
Niveau 3 : lever bras et jambe opposé alternativement
Modalité : isométrique 3 à 10 secondes par exemple

Position 4 pattes
Ramper en avançant et en reculant (sur 1mn par exemple)

Ramper latéralement en synchronisant bras et jambe : genoux se ferment quand bras s’ouvrent sur le côté
Exemple : sur une durée d’1 mn


Position 4 pattes
Lever les membres avec un balancé du tronc
Amener les fesses en direction des talons et ramener en avant le tronc en levant le bras (ou les bras et la jambe opposée) pendant 1 mn par exemple


Debout, dans un coin (endroit le plus sécurisant)
Largeur des pieds entraînant une difficulté élevée de la posture (à 7/10) par exemple
Croiser les bras et rester 1 mn
Rapprocher les pieds de plus en plus pour accroître la difficulté de l’exercice
Variante avec un pied poser sur un bloc en hauteur. Ecarter le pied en dehors ou en dedans pour ajouter de la difficulté.
Faire des pas alternés gauche/droite sur le bloc


Squat, avec fauteuil à l’arrière du patient et appui pour les mains si nécessaire
Descendre avec les bras en avant

Test de Romberg (Ataxie cérebelleuse)
Le test de Romberg mesure l’intégration des entrées sensorielles (vision, fonction vestibulaire et proprioception) nécessaires au maintien de l’équilibre. Il permet d’identifier si un problème d’équilibre est causé par un dysfonctionnement proprioceptif, des problèmes vestibulaires ou des troubles du système nerveux central.

- Syndrome vestibulaire : chute lente et progressive du côté du nerf atteint. On parle de « Romberg latéralisé » ou de « signe de Romberg labyrinthique » ;
- Atteinte proprioceptive (atteinte centrale ou périphérique de la voie lemniscale), le patient n’arrivera pas à garder les bras tendus de façon stable, et on observe une oscillation multi-directionnelle de l’axe du corps (ataxie multi-directionnelle). On parle alors de « signe de Romberg proprioceptif ».
Lorsque la déviation se fait lors de la fermeture des yeux, on parle du « vrai Romberg ». - Lors d’un syndrome cérébelleux, on observe une incapacité à conserver les pieds joints et une oscillation multi-directionnelle qui n’est pas aggravée par la fermeture des yeux. Pas de signe de Romberg dans l’atteinte cérébelleuse.
Manoeuvre de Stewart Holmes (Ataxie cérebelleuse)
But : mettre en évidence l’hypotonie et le retard à la contraction posturale antagoniste qui caratérisent le syndrome cérebelleux
Réalisation
- Flexion du coude contre résistance
- L’examinateur relâche soudainement sa traction sur l’avant-bras
- Le patient ne parvient pas à freiner la flexion et sa main vient heurter son buste ou son cou
Echelle ICARS (Ataxie cérébelleuse)
Télécharger le fichier PDF : ICARS
ICARS : International Cooperative Ataxia Rating Scale
But : évaluation quantitative du syndrome cérebelleux
Composition : évaluation quantitative et compartimentée des anomalies de la marche et de la posture, l’ataxie aux membres, de la dysarthrie et des anomalies de l’oculomotricité afin de pouvoir établir des sous-scores permettant une étude séparée de ces différents domaines.
Score : total sur 100
Durée : 30 mn
Anomalies de la posture et de la marche ( – /34)
1 – Capacité de marche
Observer sur 10m, incluant un demi-tour, à environ 1,5m d’un mur
- 0 = Normal
- 1 = Plus ou moins normal naturellement, mais incapable de marcher les pieds en tandem (sur une ligne)
- 2 = Marche sans aide, mais franchement anormale et irrégulière
- 3 = Marche sans aide, mais avec instabilité importante, difficulté pour le demi-tour
- 4 = Marche sans aide impossible, le patient utilise épisodiquement le soutien du mur
- 5 = Marche uniquement avec l’aide d’une béquille
- 6 = Marche uniquement avec l’aide de 2 béquilles ou cadre de marche
- 7 = Marche uniquement avec tierce personne
- 8 = Marche Impossible, même avec une tierce personne (fauteuil roulant)
2 – Vitesse de marche
Observer les patients ayant un score 1-3 à l’item précédent, pour les scores supérieurs ou égaux à 4, donner directement un score de à cet item
- 0 = Normal
- 1 = Légèrement réduite
- 2 = Nettement réduite
- 3 = Extrêmement lente
- 4 = Marche sans aide impossible
3 – Station de bout, yeux ouverts
On demande au patient de tenir debout sur un pied. Si impossible, de tenir en tandem. Si impossible, avec les pieds rapprochés. Pour la position naturelle, on demande au patient de trouver une position debout confortable.
- 0 = Normal : peut tenir debout en monopodal >10s
- 1 = Peut tenir debout les pieds rapprochés mais ne peut tenir en monopodal > 10s
- 2 = Peut tenir debout les pieds rapprochés, mais pas en tandem
- 3 = Ne peut tenir debout les pieds rapprochés, mais position naturelle possible avec un balancement modéré
- 4 = Tient debout sans aide, avec un balancement important et ajustement de position marqués
- 5 = Ne peut tenir debout sans le soutien marqué d’un bras
- 6 = Station debout impossible, même avec l’appui des 2 bras
4 – Polygone de sustentation en position naturelle sans appui, les yeux ouverts
On demande au patient de trouver une position debout confortable, puis on mesure la distance entre les malléoles médiales
- 0 = Normal (10cm)
- 1 = Légèrement élargie (>10 cm)
- 2 = Nettement élargie (entre 25 et 35 cm)
- 3 = Sévèrement élargie (>35 cm)
- 4 = Station debout impossible
5 – Balancement du corps les pieds rapprochés, yeux ouverts
- 0 = Normal
- 1 = Légères oscillations
- 2 = Oscillations modérées (<10 cm au niveau de la tête)
- 3 = Oscillations sévères (>10 cm au niveau de la tête), menaçant la position debout
- 4 = Chute immédiate
6 – Balancement du corps les pieds rapprochés, yeux fermés
- 0 = Normal
- 1 = Légères oscillations
- 2 = Oscillations modérées (<10 cm au niveau de la tête)
- 3 = Oscillations sévères (>10 cm au niveau de la tête), menaçant la position debout
- 4 = Chute immédiate
7- Qualité de la station assise
Cuisses serrées, sur une surface dure, les bras pliés
- 0 = Normal
- 1 = Oscillations modérées au niveau du tronc
- 2 = Oscillations modérées du tronc et des jambes
- 3 = Déséquilibres sévères
- 4 = Impossible
Fonctions cinétiques ( – /52)
8 – Test talon-genou (décomposition du mouvement et tremblement d’intention)
Test réalisé en décubitus dorsal avec la tête surélevée, permettant le contrôle visuel. On demande au patient de soulever une jambe et de placer le talon sur le genou de la jambe au repos, puis de glisser le long de la surface antérieure du tibia jusqu’à la cheville. La cheville étant atteinte, la jambe est à nouveau maintenue élevée en l’air à une hauteur approximative de 40 cm et l’action est répétée. Au moins 3 mouvements par jambe doivent être effectués pour valider le test.
- 0 = Normal
- 1 = Le talon glisse dans un axe continu, mais le mouvement est décomposé en plusieurs phases, sans réelles saccades, ou anormalement lent
- 2 = Le talon glisse dans l’axe des saccades
- 3 = Mouvement saccadé avec déviation latérales
- 4 = Mouvement saccadé avec déviation latérales très intenses ou mouvement impossible
Score membre inférieur droit : Score membre inférieur gauche :
9 – Tremblement d’action au cours du test talon-genou
(Même test que précédemment : le tremblement d’action du talon sur le genou est spécifiquement observé quand le patient maintient le talon quelques secondes sur le genou avant de glisser le long du tibia, le contrôle visuel est requis)
- 0 = Pas d’anomalie
- 1 = Tremblement cessent dès que le talon atteint le genou
- 2 = Tremblement cessent moins de 10 secondes après l’appui sur le genou
- 3 = Tremblement durant plus de 10 secondes après l’appui sur le genou
- 4 = Tremblement ininterrompu ou test impossible
Score membre inférieur droit : Score membre inférieur gauche :
10 – Test doigt-nez : décomposition du mouvement et dysmétrie
Le sujet est assis sur une chaise, la main est au repos sur le genou avant le début du mouvement, le contrôle visuel est requis. Trois mouvements pour chaque membre doivent être effectués pour valider le test
- 0 = Pas d’anomalie
- 1 = Mouvement d’oscillation sans décomposition du mouvement
- 2 = Mouvement segmenté en 2 phases et/ou dysmétrie modérée en atteignant le nez
- 3 = Mouvement segmenté en plus de 2 phases et/ou dysmétrie modérée en atteignant le nez
- 4 = Dysmétrie empêchant le patient d’atteindre le nez
Score membre supérieur droit : Score membre supérieur gauche :
11 – Test doigt-nez : tremblement d’intention du doigt
Le tremblement étudié est celui qui apparaît au cours de la phase balistique du mouvement. Le patient est assis avec la main au repos sur sa cuisse, le contrôle visuel est requis, 3 mouvements de chaque membre doivent être effectués pour valider le test
- 0 = Pas d’anomalie
- 1 = Simple écart du mouvement
- 2 = Tremblement modéré avec amplitude estimée < 10 cm
- 3 = Tremblement d’amplitude estimée entre 10 et 40 cm
- 4 = Tremblement sévère d’amplitude estimée > 40 cm
Score membre supérieur droit : Score membre supérieur gauche :
12 – Test doigt-nez : tremblement d’action et/ou instabilité
On demande au patient assis de maintenir ses 2 index pointés l’un en face de l’autre à une distance d’1 cm, au niveau du thorax, environ 19 secondes sous contrôle visuel
- 0 = Normal
- 1 = Légère instabilité
- 2 = Oscillations modérées du doigt avec amplitude estimée < 10 cm
- 3 = Oscillations marquées du doigt avec amplitude estimée entre 10 et 40 cm
- 4 = Mouvements de balancement > 40 cm d’amplitude
Score membre supérieur droit : Score membre supérieur gauche :
13 – Mouvements alternatifs de prono-supination
On demande au sujet, assis sur une chaise, d’élever les bras verticalement et de faire des mouvements alternatifs de la main. Chaque main est mobilisée et testée séparément.
- 0 = Normal
- 1 = Légère irrégulier et ralenti
- 2 = Clairement irrégulier et ralenti, mais sans balancements du coude
- 3 = Extrêmement irrégulier et ralenti, avec balancements du coude
- 4 = Mouvement complètement désorganisé ou impossible
Score membre supérieur droit : Score membre supérieur gauche :
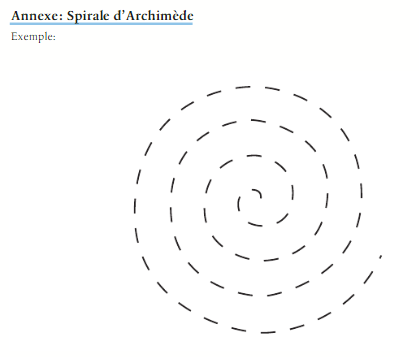
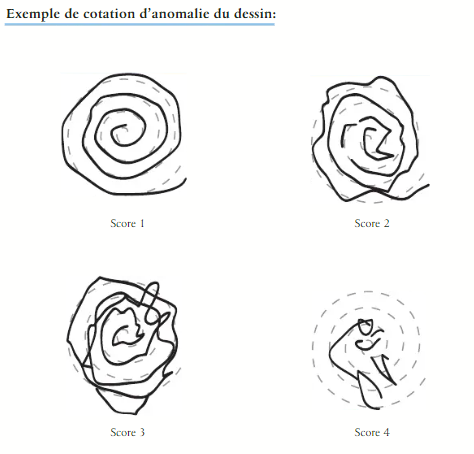
14 – Dessin d’une spirale d’Archimède sur un modèle pré-imprimé
Le sujet est assis face à une table, la feuille de papier est fixée pour éviter les artefacts. On demande au sujet d’effectuer la tâche sans contrainte de temps. Les mêmes conditions d’examen doivent être réunies pour chaque test : même table, même stylo. La main dominante est examinée.
- 0 = Normal
- 1 = Altération et décomposition du trait, le trait qui légèrement le modèle mais sans écart hypermétrique
- 2 = Trait complètement en dehors du modèle, avec recroisement et/ou écart hypermétriques
- 3 = Perturbation majeure due à l’hypermétrie et la décomposition
- 4 = Dessin complètement désorganisé ou impossible
Troubles de la parole ( – /8)
15 – Dysarthrie : fluence de la parole
On demande au patient de répéter plusieurs fois une phrase standard, toujours la même.
- 0 = Normal
- 1 = Légère perturbation de la fluence
- 2 = Perturbation modérée de la fluence
- 3 = Parole très ente et dysarthrique
- 4 = Absence de parole
16 – Dysarthrie : intelligibilité
- 0 = Normal
- 1 = Tendance à marmonner
- 2 = Marmonne franchement, la plupart des mots sont incompréhensibles
- 3 = Déformation sévère, le discours est incompréhensible
- 4 = Absence de parole
Troubles oculomoteurs ( – /6)
17 – Nystagmus
On demande au sujet de regarder latéralement le doigt de l’examinateur. Les mouvements anormaux observés sont généralement horizontaux, mais peuvent être obliques, rotatoires ou verticaux
- 0 = Normal
- 1 = Transitoire
- 2 = Persistant mais modéré
- 3 = Persistant et sévère
18 – Anomalie de la poursuite oculaire
On demande au sujet de suivre le mouvement latéral lent réalisé par le doigt de l’examinateur
- 0 = Normal
- 1 = Légèrement saccadée
- 2 = Nettement saccadée
19 – Dysmétrie de la saccade
Les deux index de l’examinateur sont placés dans chaque champ visuel temporal du patient dont les yeux sont en position primaire. On demande au patient de regarder latéralement les doigts, à droite et à gauche ; le dépassement moyen de la cible des deux côtés est estimé.
- 0 = Absent
- 1 = Dysmétrie franche du regard bilatérale
Rééducation du patient cérebelleux – Théorie
Principes
- Relier les exercices en lien direct avec son indépendance fonctionnelle : apprentissage prolongé et spécifique
- Réaliser les exercices dans le silence pour favoriser la concentration du patient et en environnement protégé
- Ménager des temps de repos car la fatigue majore les troubles
- Motiver le patient en faisant remarquer ses progrès par la quantification des performances
- Lui laisser le temps de s’auto-organiser par la répétition des exercices seul
- Utiliser un grand nombre d’informations pour l’aider à mieux contrôler le mouvement : feedbacks verbaux et guidage manuel et utiliser des exercices contre résistance
- Ne pas utiliser de directivité outrancière : il est inutile de lui imposer des manières de faire car le patient tiendra compte de ses possibilités biomécaniques et physiopathologiques
- Prendre en compte les pathologies et troubles associés
Atteinte frustre
Définition
Les patients présentant une atteinte fruste peuvent marcher sans aide et sans surveillance mais présentent :
- des maladresses : perte d’équilibre, bris d’assiettes lors de la vaisselle
- une augmentation du coût énergétique lors de la marche, entraînant une fatigabilité excessive
- une lenteur dans les mouvements
- une augmentation de la demande attentionnelle
Rééducation des patients ayant une atteinte fruste
- Amélioration de l’équilibration lors de la marche, de la montée et descente des escaliers, du relevé du sol
- Amélioration des composantes de la gestuelle pour les AVQ : habillage, toilette, activités domestiques
- Pratiques d’activités de loisirs : jeux de cartes, jeux vidéo, bricolage, jardinage, jeux de ballons, etc
Principes d’apprentissage
Les 3 étapes de l’apprentissage
- La phase d’initiation (cognitive) : compréhension d’une activité (découpage de la tâche en sous-tâches)
- La phase de perfectionnement, avec mise en place de l’anticipation
- La phase d’expertise, que le patient doit maintenir en continuant de pratiquer l’activité
Les modalités de l’apprentissage moteur
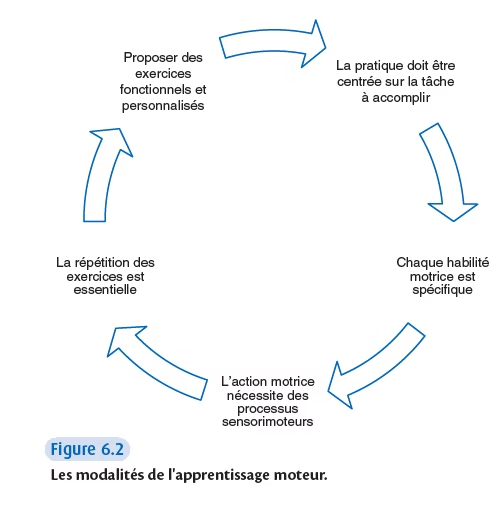
- Les exercices fonctionnels doivent constituer l’essentiel de la rééducation pour contribuer aux progrès rapides concernant les AVQ. L’approche fonctionnelle est justifiée par l’existence de mémoire gestuelle où sont stockés les actes moteurs appris, ce qui permettra leur exécution par la suite en feed-forward, ce qui augmente la maîtrise de l’action (par exemple, activité balistique : enfoncer un clou, jeter une pierre, donner un coup de poing)
- La pratique doit être centrée sur la tâche à accomplir : le patient doit utiliser son corps lors d’exercices qui améliorent directement son indépendance fonctionnelle (par exemple s’habiller). L’apprentissage de la tâche suppose de s’entraîner en quantité, ce qui améliorera la qualité. Il est impossible d’optimiser une activité sans s’y exercer
- Chaque habilité motrice est spécifique. Chaque activité fonctionnelle doit être répétée de nombreuses fois pour figurer dans la mémoire gestuelle
- L’action motrice nécessite des processus sensorimoteur. Elle se traduit par les réponses de l’organisme aux stimuli de l’environnement et des processus cognitifs : connaissance du patient sur le monde extérieur. Lors de l’apprentissage sensoriel, les exercices de reconnaissance proposés aux patient doivent porter sur des objets usuels
- La répétition des exercices est essentielle. Elle permet d’automatiser, d’améliorer les performances fonctionnelles et l’endurance, de diminuer la demande attentionnelle et le coût energétique
Exercice de marche
Premier niveau
- Marche sur tapis roulant
- Marche avec lests aux pieds ou aux mains
- Marche résistée par le MK
Niveau intermédiaire
- Marcher en faisant des petits pas
- Marcher en passant des obstacles ou en contournant des plots
- Réaliser la marche militaire
- Réaliser un arrêt franc lorsque le MK tape dans ses mains
- Marcher en slalom autour des plots
- Changer de direction soudainement ou réaliser un demi-tour
- Exercice de double-tâche : dire l’alphabet ou compter en marchant
Niveau difficile
- Marche sur une ligne
- Marcher en exécutant des ordres rapidement
- Monter puis descendre des escaliers avec appuis puis sans se tenir
- Descendre des escaliers en parlant
- Marcher avec des passages d’obstacles et arrêts burtaux
- Marcher en jouant au ballon
Exercices en balnéothérapie
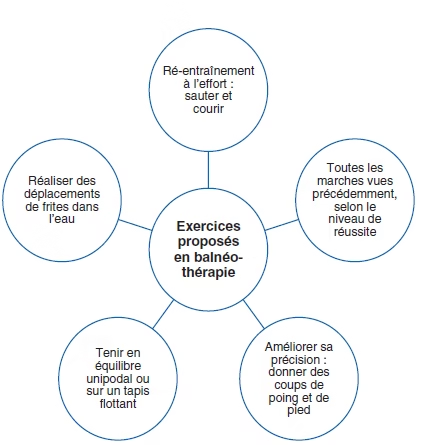
Contrôle et précision du mouvement
- Réalisation main-bouche
- Amélioration de la gestuelle avec des stabilisations rythmées : poussée lente puis relâchement lent, puis rapide/rapide, rapide/lent, pourssée lente puis relâchement brutal
- Amélioration de la coordination globale : mettre jeton dans une boîte, passer tige dans des anneaux, rattraper un ballon au rebond, etc
- Exercer main forte (prise marteau), prises fines, dissociation des 2 prises, travail d’écriture
Rééducation de patients ayant une atteinte intermédiaire
- Contrôle de la posture et de la marche
- Contrôle de la précision du mouvement
- Loisir et ré-entrainement à l’effort
Réentrainement à l’effort et activité de loisir
- Fléchette, frisbee
- Peinture, dessin
- Gymnastique chinoise
Rééducation de patients ayant une atteinte profondes
- Entretien de la marche ou acquisition d’autonomie au FR
- Maintien de l’autonomie gestuelle
- Prévention des complications
Tableau clinique du syndrome cerebelleux
Tableau récapitulatif clinique du syndrome cérébelleux
Troubles statiques
- Augmentation du polygone de sustentation
- Danse des tendons des jambiers antérieurs
- Ecartement des MS
- Oscillations latérales et antéropostérieures
- Pas d’aggravation les yeux fermés
- Présence des réactions d’équilibration
Tremblement
- Présent à la réalisation d’un mouvement et au maintien d’une attitude
- Apparaît au début du mouvement et s’intensifie à la fin du mouvement lorsque les contractions agonistes et antagonistes s’équilibrent pour préciser et freiner le mouvement
- Augmentent lors du rétrécissement du polygone de sustentation
Troubles cinétiques
- Dans le temps
- adidococinésie (épreuve des marionnettes)
- dyschronométrie (retard au départ et à l’arrêt du mouvement)
- Dans l’espace
- dysmétrie (hypermétrie: manque son but, va trop loin)
- asymétrie (mauvaise coordination motrice, le mouvement est décomposé)
Ataxie locomotrice / Marche pseudo-ébrieuse
- Augmentation du polygone de sustentation
- Ecartement des MS
- Hypermétrie des pas
- Phase oscillante trop ample : le pied tape au sol, pas de déroulement du pas
- pas irréguliers dans le rythme et dans l’amplitude
- Asynergie empêchant la coordination MI/tronc
- Marche rapide plus facile
- Chutes rares
Hypotonie musculaire
- Au niveau du tronc, du poignet, de l’épaule et du pied
- ROT pendulaire
Echelle SARA (Scale for Assessment and Rating Ataxia)
La démarche
Il est demandé au sujet de marcher parallèlement à un mur, puis de faire demi- tour et de revenir
en tandem (talon contre orteils) sans support :
- 0 Normal, aucune difficulté ni pour marcher, ni pour faire demi-tour ni pour marcher en tandem
- (jusqu’à une faute permise).
- 1 Légère difficulté, visible seulement en marchant 10 pas consécutifs en tandem.
- 2 Clairement anormal, il est impossible de marcher plus de 10 pas en tandem.
- 3 Embardées, difficultés dans le demi-tour mais réalisé sans support.
- 4 Embardées marquées, besoin du support du mur par intermittence.
- 5 Sévères embardées, besoin permanent d’une canne ou d’une légère aide unilatérale.
- 6 Marche > 10 m uniquement avec un support important (2 cannes ou déambulateur ou un accompagnant).
- 7 Marche < 10 m uniquement avec un support important (2 cannes ou déambulateur ou un
- accompagnant).
- 8 Incapable de marcher même avec un support.
L’équilibre
Il est demandé au sujet de tenir : en position debout spontanée / les pieds joints (les gros orteils se touchant) / en tandem (les 2 pieds sur une même ligne sans espace entre le talon et les orteils)
Le sujet ne doit pas porter de chaussure, il a les yeux ouverts. Pour chaque condition, il y a trois
essais. Le meilleur essai est retenu :
- 0 Normal, est capable de tenir en tandem plus de 10 s.
- 1 Est capable de rester les pieds joints sans oscillation mais pas en tandem plus de 10 s.
- 2 Est capable de rester les pieds joints plus de 10 s, mais avec des oscillations.
- 3 Est capable de rester plus de 10 s sans support dans une position spontanée mais pas les
- pieds joints.
- 4 Est capable de rester plus de 10 s dans une position spontanée seulement avec un support
- intermittent.
- 5 Est capable de rester plus de 10 s en position spontanée seulement avec une aide constante
- d’un bras.
- 6 Incapable de rester plus de 10 s même avec une aide constante d’un bras.
La position assise
Il est demandé au sujet de s’assoir sur la table d’examen sans support pour les pieds, les yeux
ouverts et les bras tendus en avant :
- 0 Normal, aucune difficulté à s’assoir plus de 10s dans cette position.
- 1 Légère difficulté, oscillation intermittente.
- 2 Oscillations permanentes, mais il est possible de rester assis plus de 10 s sans support.
- 3 Il est possible de s’assoir plus de 10 s uniquement avec un support intermittent.
- 4 Incapable de s’assoir plus de 10 s sans un support permanent.
Trouble de la parole
La parole est évaluée au cours de la conversation normale :
- 0 Normal.
- 1 Léger trouble de la parole.
- 2 Discours altéré, mais facile à comprendre.
- 3 Mots occasionnels difficiles à comprendre.
- 4 Beaucoup de mots difficiles à comprendre.
- 5 Seulement des mots simples compréhensibles.
- 6 Discours inintelligible / anarthrie.
Chasse au doigt
Évalué séparément pour chaque côté.
Le sujet est assis confortablement. Le soutien des pieds et du tronc est permis. L’examinateur se
trouve devant le sujet et exécute 5 mouvements soudains et rapides consécutifs dans des directions imprévisibles dans un plan frontal, à environ 50% de la portée du sujet. Les mouvements ont une amplitude de 30 cm et une fréquence de 1 mouvement toutes les 2 s. Le sujet est invité à suivre les mouvements avec son index, aussi vite et précisément que possible.
La performance moyenne des 3 derniers mouvements est notée :
- 0 Aucune dysmétrie.
- 1 Dysmétrie, dépassement de la cible <5 cm.
- 2 Dysmétrie, 5cm< dépassement <15 cm.
- 3 Dysmetrie, dépassement >15 cm.
- 4 Impossible d’effectuer 5 mouvements de pointage.
Score : Droit : Gauche :
Moyenne des deux côtés (D + G) / 2 :
Test du doigt-nez
Évalué séparément pour chaque côté.
Le sujet est assis confortablement. Le soutien des pieds et du tronc est permis. Le sujet est invité à réaliser en pointant plusieurs fois avec son index le trajet de son nez vers le doigt de l’examinateur qui se trouve devant lui à environ 90% de sa portée. Les mouvements sont effectués à vitesse modérée.
La performance moyenne des mouvements est évaluée en fonction de l’amplitude du tremblement cinétique.
- 0 Aucun tremblement.
- 1 Tremblement d’une amplitude <2 cm.
- 2 Tremblement d’une amplitude <5 cm.
- 3 Tremblement d’une amplitude> 5 cm.
- 4 Impossible d’effectuer 5 mouvements de pointage.
Score : Droite : Gauche :
Moyenne des deux côtés (D + G) / 2 :
Mouvements alternatifs rapides des mains sur les cuisses
Évalué séparément pour chaque côté.
Le sujet est assis confortablement. Le soutien des pieds et du tronc est permis. Le sujet est invité à effectuer 10 cycles alternés de pronation et de supination de la main sur sa cuisse aussi vite et aussi précis que possible. Le mouvement est montré par l’examinateur à une vitesse d’environ 10 cycles en 7 s. Des temps précis pour l’exécution du mouvement doivent être pris.
- 0 Normal, pas d’irrégularités (effectués en moins 10s).
- 1 Légèrement irrégulière (moins de 10 s).
- 2 Des mouvements clairement irréguliers, difficiles à distinguer ou des interruptions, mais
- effectués <10s.
- 3 Des mouvements très irréguliers, difficiles à distinguer ou des interruptions, effectués >10s.
- 4 Impossible de terminer 10 cycles.
Score : Droite : Gauche :
Moyenne des deux côtés (D + G) / 2 :
Mouvements de glissements du talon le long du tibia
Évalué séparément pour chaque côté.
Le sujet se trouve sur le lit ou la table d’examen, sans la vue de ses jambes. Le sujet est invité à soulever une jambe, pointer le genou opposé avec le talon, glisser vers le bas jusqu’à la cheville le long du tibia, et poser la jambe sur le lit d’examen. La tâche est exécutée 3 fois. Les mouvements de glissements doivent être effectués en 1 s. Si le sujet glisse vers le bas sans contact avec le tibia dans les trois essais, le score est 4.
- 0 Normal.
- 1 Légèrement anormal, contact avec le tibia maintenu.
- 2 Clairement anormale, s’arrête jusqu’à 3 fois pendant les 3 cycles.
- 3 Très anormal, s’arrête 4 fois ou plus pendant les 3 cycles.
- 4 Impossible d’exécuter la tâche
Score : Droite : Gauche :
Moyenne des deux côtés (D + G) / 2 :