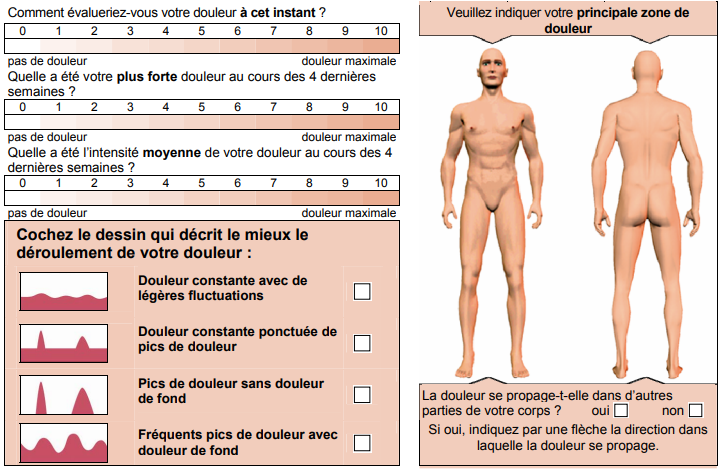
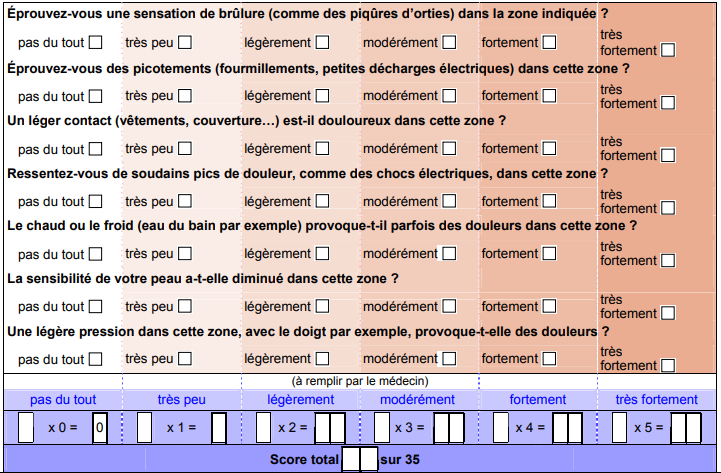
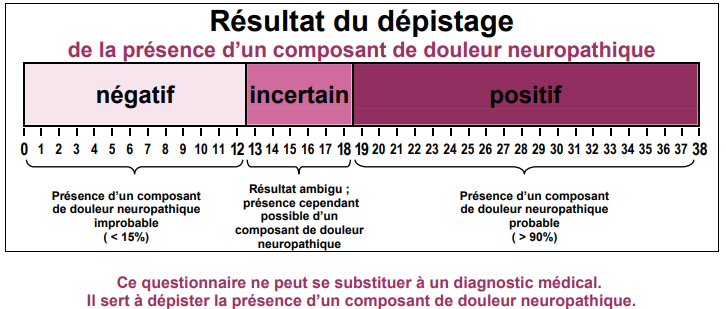
La démarche
Il est demandé au sujet de marcher parallèlement à un mur, puis de faire demi- tour et de revenir
en tandem (talon contre orteils) sans support :
- 0 Normal, aucune difficulté ni pour marcher, ni pour faire demi-tour ni pour marcher en tandem
- (jusqu’à une faute permise).
- 1 Légère difficulté, visible seulement en marchant 10 pas consécutifs en tandem.
- 2 Clairement anormal, il est impossible de marcher plus de 10 pas en tandem.
- 3 Embardées, difficultés dans le demi-tour mais réalisé sans support.
- 4 Embardées marquées, besoin du support du mur par intermittence.
- 5 Sévères embardées, besoin permanent d’une canne ou d’une légère aide unilatérale.
- 6 Marche > 10 m uniquement avec un support important (2 cannes ou déambulateur ou un accompagnant).
- 7 Marche < 10 m uniquement avec un support important (2 cannes ou déambulateur ou un
- accompagnant).
- 8 Incapable de marcher même avec un support.
L’équilibre
Il est demandé au sujet de tenir : en position debout spontanée / les pieds joints (les gros orteils se touchant) / en tandem (les 2 pieds sur une même ligne sans espace entre le talon et les orteils)
Le sujet ne doit pas porter de chaussure, il a les yeux ouverts. Pour chaque condition, il y a trois
essais. Le meilleur essai est retenu :
- 0 Normal, est capable de tenir en tandem plus de 10 s.
- 1 Est capable de rester les pieds joints sans oscillation mais pas en tandem plus de 10 s.
- 2 Est capable de rester les pieds joints plus de 10 s, mais avec des oscillations.
- 3 Est capable de rester plus de 10 s sans support dans une position spontanée mais pas les
- pieds joints.
- 4 Est capable de rester plus de 10 s dans une position spontanée seulement avec un support
- intermittent.
- 5 Est capable de rester plus de 10 s en position spontanée seulement avec une aide constante
- d’un bras.
- 6 Incapable de rester plus de 10 s même avec une aide constante d’un bras.
La position assise
Il est demandé au sujet de s’assoir sur la table d’examen sans support pour les pieds, les yeux
ouverts et les bras tendus en avant :
- 0 Normal, aucune difficulté à s’assoir plus de 10s dans cette position.
- 1 Légère difficulté, oscillation intermittente.
- 2 Oscillations permanentes, mais il est possible de rester assis plus de 10 s sans support.
- 3 Il est possible de s’assoir plus de 10 s uniquement avec un support intermittent.
- 4 Incapable de s’assoir plus de 10 s sans un support permanent.
Trouble de la parole
La parole est évaluée au cours de la conversation normale :
- 0 Normal.
- 1 Léger trouble de la parole.
- 2 Discours altéré, mais facile à comprendre.
- 3 Mots occasionnels difficiles à comprendre.
- 4 Beaucoup de mots difficiles à comprendre.
- 5 Seulement des mots simples compréhensibles.
- 6 Discours inintelligible / anarthrie.
Chasse au doigt
Évalué séparément pour chaque côté.
Le sujet est assis confortablement. Le soutien des pieds et du tronc est permis. L’examinateur se
trouve devant le sujet et exécute 5 mouvements soudains et rapides consécutifs dans des directions imprévisibles dans un plan frontal, à environ 50% de la portée du sujet. Les mouvements ont une amplitude de 30 cm et une fréquence de 1 mouvement toutes les 2 s. Le sujet est invité à suivre les mouvements avec son index, aussi vite et précisément que possible.
La performance moyenne des 3 derniers mouvements est notée :
- 0 Aucune dysmétrie.
- 1 Dysmétrie, dépassement de la cible <5 cm.
- 2 Dysmétrie, 5cm< dépassement <15 cm.
- 3 Dysmetrie, dépassement >15 cm.
- 4 Impossible d’effectuer 5 mouvements de pointage.
Score : Droit : Gauche :
Moyenne des deux côtés (D + G) / 2 :
Test du doigt-nez
Évalué séparément pour chaque côté.
Le sujet est assis confortablement. Le soutien des pieds et du tronc est permis. Le sujet est invité à réaliser en pointant plusieurs fois avec son index le trajet de son nez vers le doigt de l’examinateur qui se trouve devant lui à environ 90% de sa portée. Les mouvements sont effectués à vitesse modérée.
La performance moyenne des mouvements est évaluée en fonction de l’amplitude du tremblement cinétique.
- 0 Aucun tremblement.
- 1 Tremblement d’une amplitude <2 cm.
- 2 Tremblement d’une amplitude <5 cm.
- 3 Tremblement d’une amplitude> 5 cm.
- 4 Impossible d’effectuer 5 mouvements de pointage.
Score : Droite : Gauche :
Moyenne des deux côtés (D + G) / 2 :
Mouvements alternatifs rapides des mains sur les cuisses
Évalué séparément pour chaque côté.
Le sujet est assis confortablement. Le soutien des pieds et du tronc est permis. Le sujet est invité à effectuer 10 cycles alternés de pronation et de supination de la main sur sa cuisse aussi vite et aussi précis que possible. Le mouvement est montré par l’examinateur à une vitesse d’environ 10 cycles en 7 s. Des temps précis pour l’exécution du mouvement doivent être pris.
- 0 Normal, pas d’irrégularités (effectués en moins 10s).
- 1 Légèrement irrégulière (moins de 10 s).
- 2 Des mouvements clairement irréguliers, difficiles à distinguer ou des interruptions, mais
- effectués <10s.
- 3 Des mouvements très irréguliers, difficiles à distinguer ou des interruptions, effectués >10s.
- 4 Impossible de terminer 10 cycles.
Score : Droite : Gauche :
Moyenne des deux côtés (D + G) / 2 :
Mouvements de glissements du talon le long du tibia
Évalué séparément pour chaque côté.
Le sujet se trouve sur le lit ou la table d’examen, sans la vue de ses jambes. Le sujet est invité à soulever une jambe, pointer le genou opposé avec le talon, glisser vers le bas jusqu’à la cheville le long du tibia, et poser la jambe sur le lit d’examen. La tâche est exécutée 3 fois. Les mouvements de glissements doivent être effectués en 1 s. Si le sujet glisse vers le bas sans contact avec le tibia dans les trois essais, le score est 4.
- 0 Normal.
- 1 Légèrement anormal, contact avec le tibia maintenu.
- 2 Clairement anormale, s’arrête jusqu’à 3 fois pendant les 3 cycles.
- 3 Très anormal, s’arrête 4 fois ou plus pendant les 3 cycles.
- 4 Impossible d’exécuter la tâche
Score : Droite : Gauche :
Moyenne des deux côtés (D + G) / 2 :