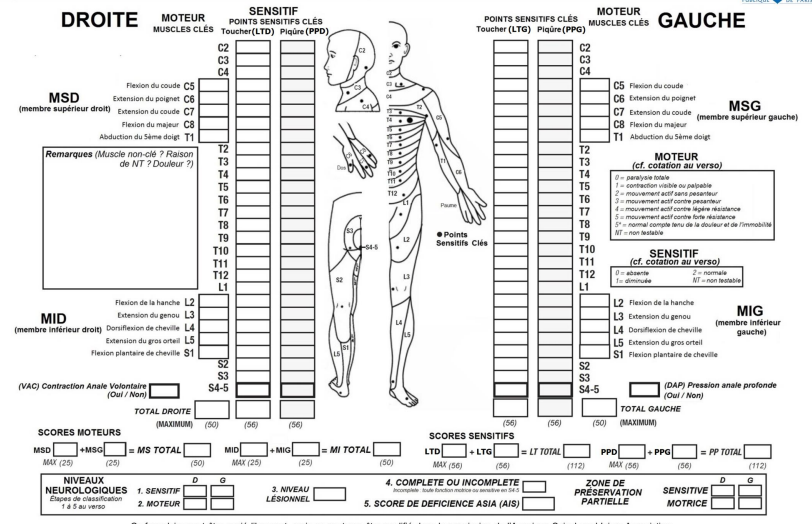
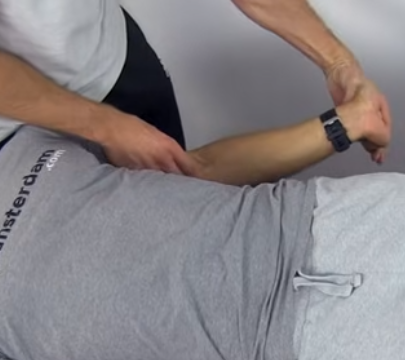
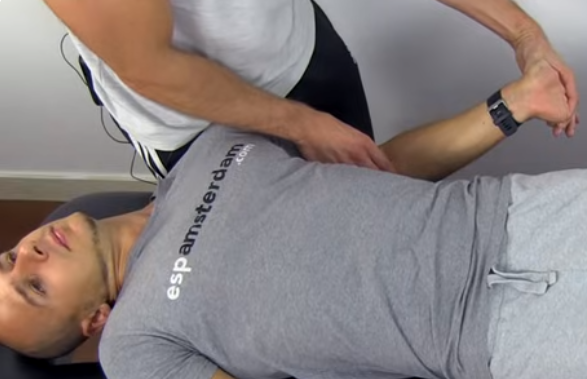
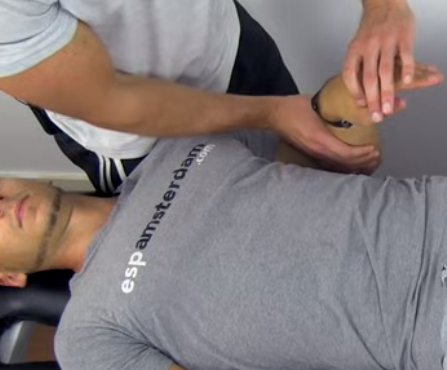
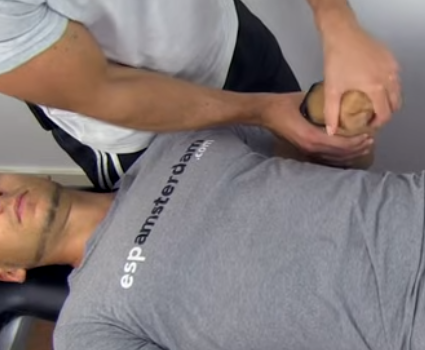
Hypotention orthostatique
- 80% des paraplégiques
- Mettre bas de contention et gaine abdominale en cas de verticalisation
Hyper-réflexie autonome (HRA)
- Patient avec lésion médullaire supérieur ou égale à T6
- Décharge sympathique à cause d’un stimuli nociceptif sous-lésionnel : augmentation brutale de la tension artérielle, malaise, céphalée, sueurs, hyperthermie
- Urgence thérapeutique : appeler médecin
- Faire baisser TA : retirer les contention, baisser les jambes
Accidents thrombo-embolique
- Thromboses veineuses profondes : fréquentes dans les premiers mois
- Embolie pulmonaire
- Prévention : traitement anticoagulant, bas de contention
Spasticité
- Libération des réflexes spinaux par manque d’inhibition corticale
- Hypertonie spastique
- Conséquences : raideur, rétractions articulaires, attitudes vicieuses, majoration du risque d’escarre
- Spasticité peut être majorée par des épines irritatives
Les épines irritatives
- Problèmes urinaires : infections urinaires, lithiases
- Escarre, plaie, ongles incarné
- Constipation, fécalome
- Paraostéoarthropathies/ostéomes
- TVP
Douleurs
- Douleurs neuropathiques sous-lésionnelles : sensations de brûlure, décharges électriques, piqûres
- Douleurs d’épaules dues à la surutilisation des MS
Troubles vésico-sphinctériens
- Dyssynergie vésico-sphinctérienne, rétention
- Hyperactivité détrusorienne : incontinence sur urgenturie, risque de reflux vésico-urétal
- Risque de complications infectieuses et insuffisance rénale
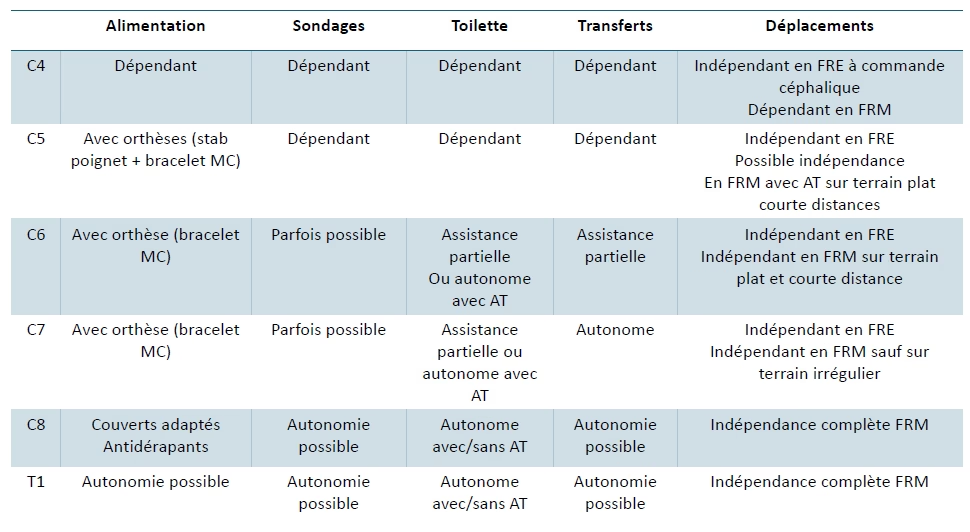
- Sondage : minimum 5 par jour (autonomie parfois possible à partir de C6)
Troubles ano-rectaux
- Constipation fréquente : 45 à 95%
- Paralysie motrice des abdominaux
- Dyssynergie ano-rectale
- Traitement par laxatifs, adaptation alimentaire, irrigation colique trans-anale
Troubles génito-sexuels
- Dysérection, dyséjaculation, dysorgasmie
- Traitement par médicament, vacuum, prothèse pénienne, injection intra-caverneuses
Escarres
- Lésion cutanée ischémique liée à une compression prolongée des tissus mous entre un plan dur et les saillies osseuses
- 4 stades : érythème (rougeur), désépidermisation, plaque de nécrose, perte cutanée profonde
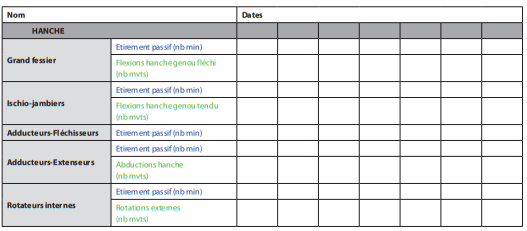
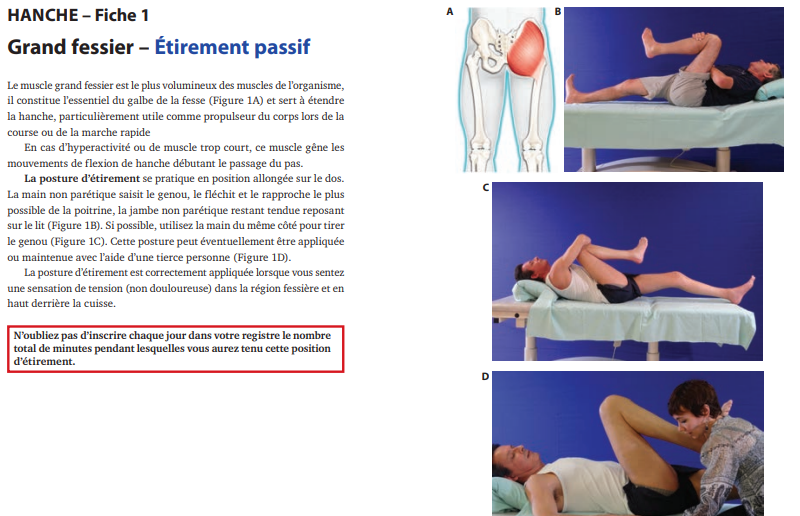
- Prévention : matelas adapté, alternance position au lit, soulèvement par push-up toutes les 15mn au fauteuil, observation régulière de l’état cutanée
Para-ostéo-arthropathies neurogène (POAN)
- Ossification de localisation anormale se développant dans le tissus conjonctif des parties molles périarticulaires (ostéome)
- Toujours en sous-lésionnel, au voisinage des grosses articulations (hanche, genou, coude, épaule)
- Clinique : douleur, limitation amplitude articulaire (ankylose complète), tuméfaction
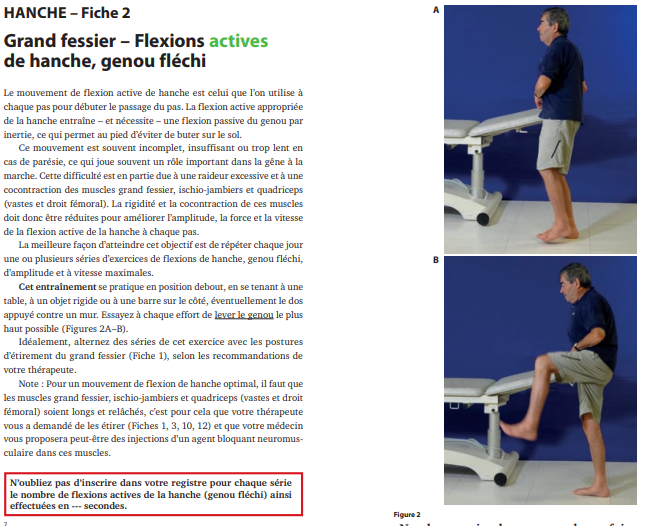
- Prévention : kinésithérapie précoce
Respiratoire
- Lésion au-dessus de C4 : paralysie phrénique impose une assistance ventilatoire
- Lésion entre C4 et moelle dorsale haute : autonomie respiratoire avec fonction diaphragmatique préservée, mais précaire car paralysie des muscles intercostaux et abdominaux
- Perte des muscles expiratoires : toux inefficace et risque d’encombrement bronchique
Synringomyélie
- Développement d’une cavité remplie de liquide céphalo-spinal à l’intérieur de la moelle
- Peut menacer une perte fonctionnelle d’un ou plusieurs métamères
- Toute modification de l’examen neurologique doit y faire penser ++
Ostéoporose
Se développe rapidement en sous-lésionnel : diminution des contraintes en pesanteurs et en sollicitation, diminution du débit sanguin osseux
Risque de fractures spontanées