Télécharger le fichier PDF : MAS
But : évaluer la fonction motrice quotidienne auprès de patients ayant subi un AVC.
Evaluation des tâches fonctionnelles plutôt que des schémas de mouvement isolés.
Composition : 8 items correspondant à 8 domaines de la fonction motrice.
Réalisation : les patients exécutent chaque tâche 3 fois et le meilleur rendement est comptabilisé.
Score : 48 point, plus le score est haut, plus la fonction
Durée : 15mn
Matériel
- Chronomètre
- Huit jujubes
- Gobelet en polystyrène
- Balle de caoutchouc
- Tabouret
- Peigne
- Cuillère
- Stylo
- Deux tasses de thé
- Eau
- Feuille préparée pour tracer des lignes
- Objet cylindre comme un pot
- Table
Cotation
Tous les items (sauf l’item de tonus général) sont évalués sur une échelle de 7 points de 0 à 6. Un score de 6 indique un comportement moteur optimal. Pour l’item de tonus général, le score repose sur des observations continues au cours de l’évaluation. Un score de 4 sur cet item indique une réponse normale constante, un score > 4 indique une hypertonie persistante et un score < 4 indique différents degrés d’hypotonie
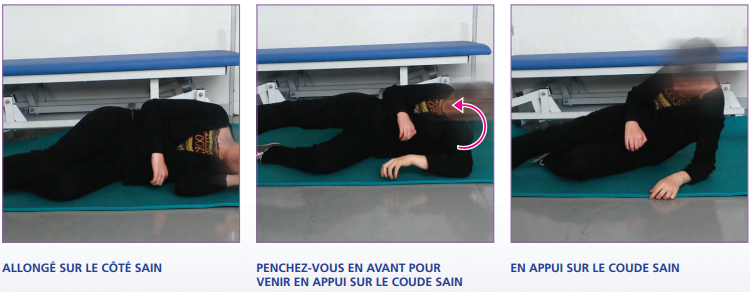
- Couché sur le dos à couché sur le côté
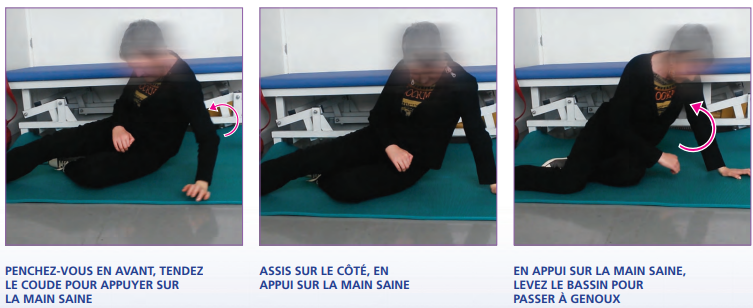
- Couché sur le dos à assis sur le bord d’un lit
- Équilibre assis
- Position assise à la position debout
- Marche
- Fonction du membre supérieur
- Mouvements de la main
- Activités avancées de la main