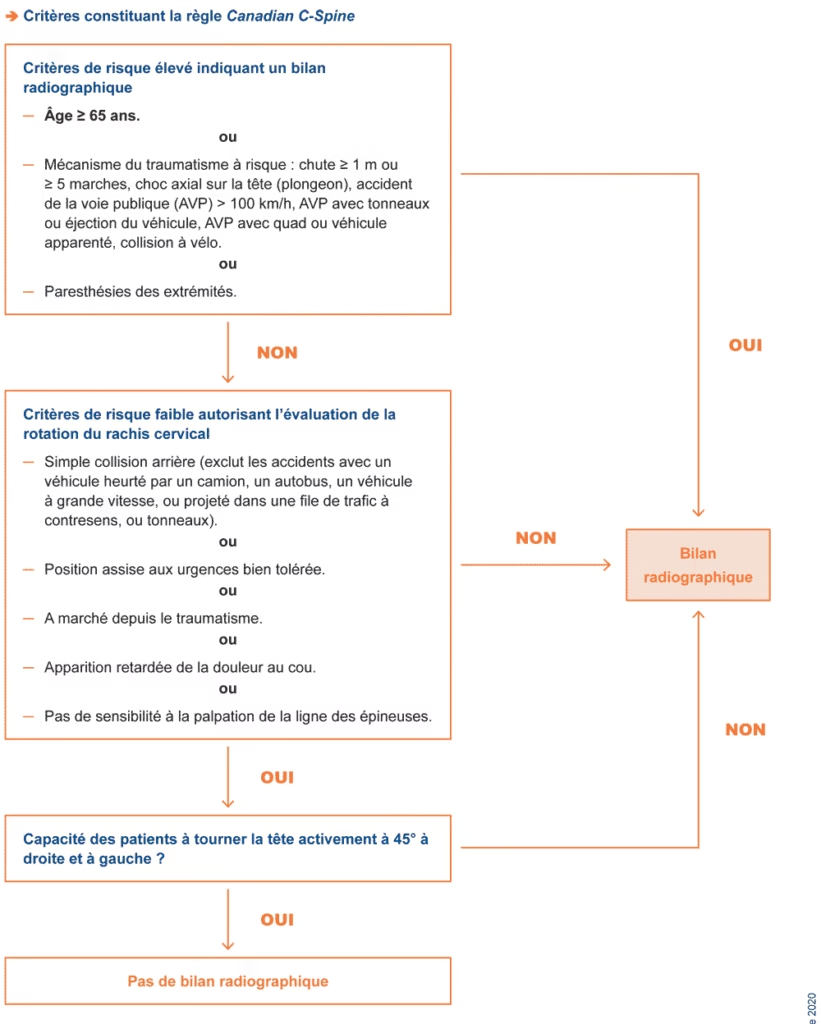
But : représenter graphiquement la mobilité du rachis dans les 3 plans de l’espace en notant sur l’étoile l’amplitude. Le symbole choisi permet une ‘évaluation douloureuse associée à chaque limitation de mouvement. Plus le symbole est proche du centre, plus l’amplitude est limitée.
C’est outil permet également de suivre l’évolution des symptômes.
Limite : donne une idée globale mais aucune mesures précises. L’amplitude peut être faussée par la peur.
L’étoile
F = flexion
LFG (latéro-flexion gauche) = inclinaison gauche
LFD (latéro-flexion droite) = inclinaison droite
RG = rotation gauche
RD = rotation droite
E = extension
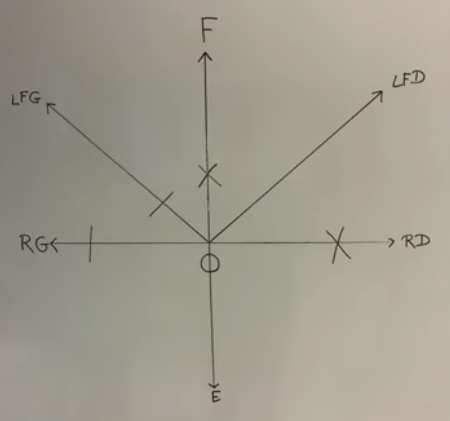
Les symboles de notation des restrictions de mobilité

Exemple de cotation
Il est possible de mettre plusieurs fois le symbole pour exprimer l’intensité de la limitation
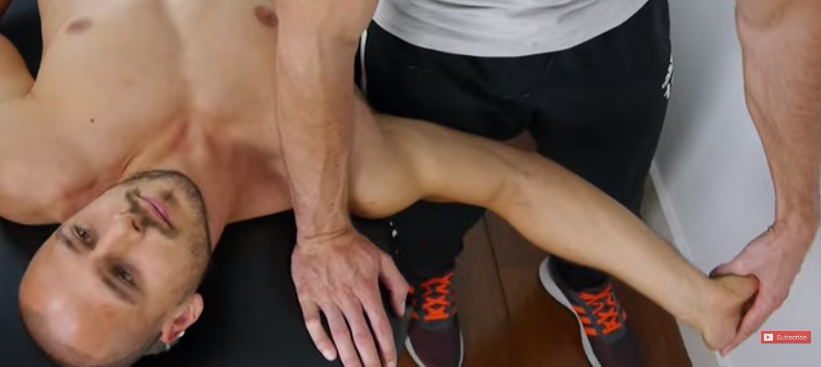
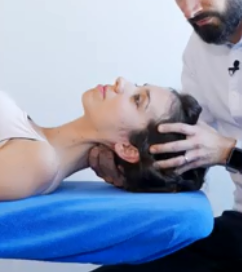
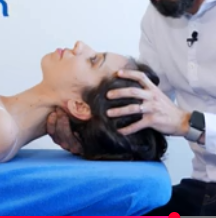
Réalisation
Le MK fait une démonstration des mouvements à réaliser
Le patient réalise les mouvements en actif et le MK vient appliquer une sur-pression en fin de mouvement
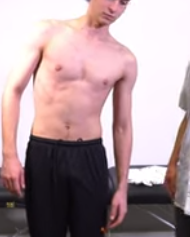
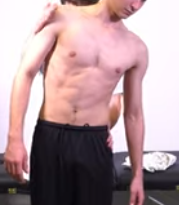
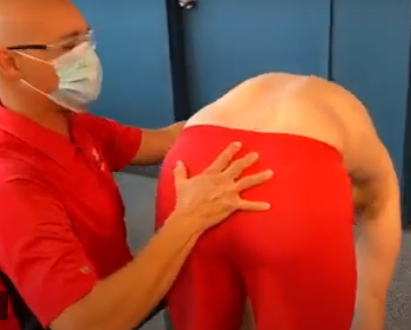
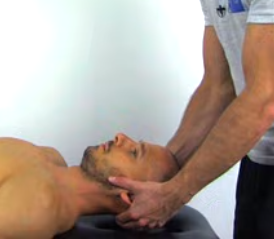
Flexion
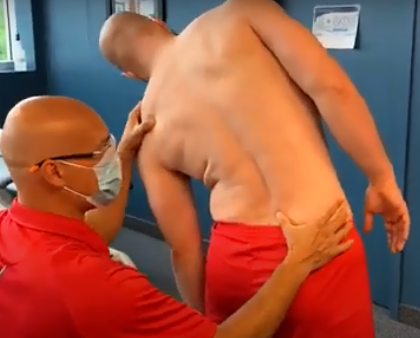
Inclinaison
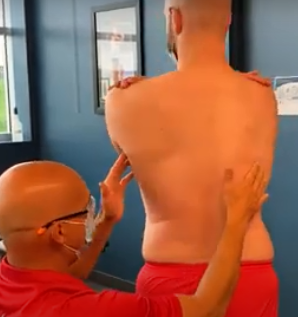
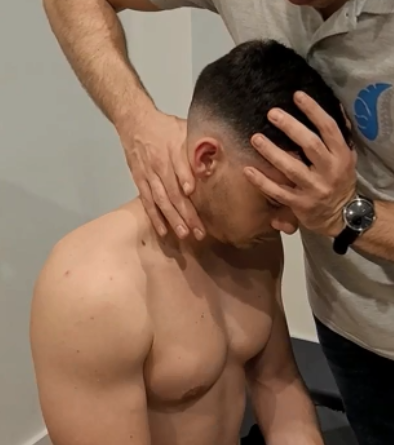
Rotation sans stabilisation du bassin
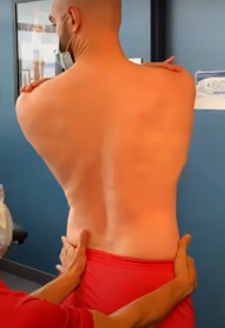
Rotation avec stabilisation du bassin